Порівняння потужних іP2Y12 за відповідністю реальних хворих на ГКС критеріям їх призначення: результати аналізу даних одноцентрового німецького регіструПрофілактика ішемічних подій за допомогою антиагрегантного ефекту інгібіторів P2Y12-рецепторів тромбоцитів (іP2Y12) є основною стратегією лікування пацієнтів із гострими коронарними синдромами (ГКC), при цьому за результатами останніх клінічних досліджень було вирішено, що більш потужні іP2Y12 тикагрелор і прасугрель мають перевагу перед менш потужним клопідогрелем. Водночас дані, що дають змогу зробити оптимальний вибір між тикагрелором і прасугрелем у конкретній ситуації, не настільки однозначні. Так, результати недавнього рандомізованого клінічного дослідження (РКД) ISAR-REACT 5 (Intracoronary Stenting and Antithrombotic Regimen: Rapid Early Action for Coronary Treatment) показали, що порівняно з тикагрелором прасугрель ефективніше знижує ризик інфаркту міокарда (ІМ) без збільшення ризику серйозних геморагічних ускладнень [1], і це спонукало експертів Європейського товариства кардіологів (ESC) надати прасугрелю перевагу над тикагрелором у рекомендаціях настанови з ведення ГКС без підйому сегмента ST (ГКСбпST) від 2020 р. [2]. Однак недоліки ISAR-REACT 5 викликали суперечки щодо обґрунтованості цієї рекомендації [3], і внаслідок збереження невизначеності експерти Американської кардіологічної асоціації / Американського коледжу кардіологів (АНА/АСС) у своїй настанові з реваскуляризації міокарда від 2021 р. не продублювали рекомендацію європейських колег щодо переважного використання прасугрелю, знову вказали на перевагу застосування будь-якого потужного іP2Y12 перед застосуванням клопідогрелю та утрималися від коментарів щодо дослідження ISAR-REACT 5 [4]. Важливо зазначити, що під час вибору між оборотним іP2Y12 тикагрелором і необоротним іP2Y12 прасугрелем потрібно враховувати відповідні протипоказання / стани, що вимагають обережності [5, 6], зокрема транзиторну ішемічну атаку (ТІА) / інсульт в анамнезі, вік ≥75 років, масу тіла <60 кг – для прасугрелю та тяжку астму, синдром слабкості синусового вузла без кардіостимулятора або супутнє приймання потужного інгібітора цитохрому P450 3A4 (CYP3A4) – для тикагрелору. Утім наразі дуже мало інформації про те, який відсоток реальних пацієнтів із ГКС відповідає критеріям призначення кожного із цих препаратів для застосування в складі комбінації з ацетилсаліциловою кислотою (АСК) для профілактики ішемічних ускладнень під час і після ГКС. Для збору цієї важливої інформації Yildirim et al. провели аналіз даних реальних послідовних пацієнтів одного німецького медичного центру з підтвердженим діагнозом ГКС (ІМ з підйомом сегмента ST [ІМпST] і ГКСбпST), у якому оцінили й порівняли показники, що відображають частки пацієнтів, які відповідали критеріям призначення тикагрелору й прасугрелю, а також вивчили основні причини неможливості призначення тикагрелору і повної (10 мг) або зниженої (5 мг) дози прасугрелю в цих пацієнтів [7]. Основна інформація про дизайн, результати і висновки цього аналізу стисло представлена в цьому огляді.
Методологія аналізу Yildirim et al. Це ретроспективне одноцентрове дослідження проводили на даних послідовних пацієнтів, які поступили з підозрою на ГКС до невідкладного кардіологічного відділення (НКВ) університетської лікарні Гейдельберга за період із 1 липня 2016 р. по 30 червня 2018 р. Діяльність НКВ перебуває під постійним наглядом старшого кардіолога, який відповідає за ухвалення рішень щодо госпіталізації та виписки пацієнтів, за вибір антиагрегантів і антикоагулянтів, а також за виявлення показань і визначення термінів реалізації інвазивної стратегії. Усі пацієнти пройшли клінічне обстеження, що включало збір анамнезу, фізикальне обстеження, електрокардіографію (ЕКГ) у 12 відведеннях, холтерівське моніторування ЕКГ, пульсоксиметрію і стандартні лабораторні аналізи крові. Для цілей аналізу діагнози, поставлені лікарями НКВ, пройшли ретроспективну перевірку двома (у разі розбіжностей – трьома) кардіологами. Після цього всі медичні карти пацієнтів із підтвердженим ГКС було перевірено на наявність інформації про стани, які виключають / обмежують призначення тикагрелору або прасугрелю згідно з інструкціями із застосування препаратів (ІЗП). Для прасугрелю ці стани включали масу тіла <60 кг, вік ≥75 років, отримання терапії іP2Y12 до госпіталізації, ТІА або інсульт в анамнезі, активну патологічну кровотечу, терапію пероральними антикоагулянтами (ОАК, зокрема прямими ОАК [ПОАК]) до індексної госпіталізації та de novo виникнення показань для призначення (П)ОАК [5]. Протипоказання / обмеження для тикагрелору включали: наявність абсолютних показань до приймання (П)ОАК, тяжку бронхіальну астму, синоатріальну блокаду без кардіостимулятора, атріовентрикулярну блокаду 2 або 3 ступеня, задокументовану непритомність, імовірно спричинену брадикардією, кількість тромбоцитів <100 × 109, гемоглобін <100 г/л і супутнє застосування інших препаратів, які можуть впливати на метаболізм тикагрелору [6]. Крім того, як обмеження для призначення враховували можливі взаємодії з іншими лікарськими препаратами, а саме, взаємодії з варфарином і нестероїдними протизапальними препаратами, зокрема інгібіторами циклооксигенази-2, – для прасугрелю, і взаємодії із сильними й помірними інгібіторами CYP3A4 (кетоконазол, кларитроміцин, ритонавір), індукторами CYP3A4 (рифампіцин, фенітоїн, карбамазепін) і субстратами P-глікопротеїну (циклоспорин) – для тикагрелору. Оскільки в одного пацієнта могло одночасно бути кілька станів, що обмежують призначення іP2Y12 (наприклад, вік ≥75 років та історія ТІА), унаслідок чого загальна частка пацієнтів, які не підходять для призначення досліджуваних препаратів, могла перевищити 100%, невідповідність критеріям призначення іP2Y12 визначали як наявність принаймні одного протипоказання / обмеження. У випадку з прасугрелем вік ≥75 років або масу тіла <60 кг розглядали як критерії призначення зниженої (5 мг) підтримуючої дози препарату, тоді як решту обмежень з ІЗП розглядали як абсолютні протипоказання до його призначення [7].

Із реєстру пацієнтів витягували такі дані: вік, призначені антиагреганти, обрана інвазивна стратегія (коронарна ангіографія [КА], черезшкірне коронарне втручання [ЧКВ], аортокоронарне шунтування [АКШ]), а також планована консервативна терапія в разі складної коронарної анатомії за даними КА або невдалого ЧКВ. Для порівняння ішемічних і геморагічних ризиків ретроспективно розраховували бали за шкалами GRACE 1.0 (Global Registry of Acute Coronary Events) і PRECISE-DAPT (Predicting Bleeding Complications in Patients Undergoing Stent Implantation and Subsequent Dual Antiplatelet Therapy) окремо для пацієнтів з ІМпST і пацієнтів із ГКСбпST [7]. Під час статистичного аналізу даних безперервні змінні перевіряли на відповідність нормальному розподілу й подавали або як середні значення з 95% довірчим інтервалом (95% ДІ), або як медіани з міжквартильним розмахом (МКР). Для порівняння груп пацієнтів використовували критерій χ2 і критерій U Манна-Вітні для категоріальних і безперервних змінних відповідно. Результати порівняння зі значеннями р<0,05 вважали статистично значущими [7].
Результати аналізу Yildirim et al. За розглянутий 2-річний період у НКВ надійшли загалом 6789 пацієнтів із підозрою на ГКС. Із них у 1502 пацієнтів було ретроспективно підтверджено діагноз ГКС (у 287 випадках ІМпST і в 1215 – ГКСбпST). У таблиці 1 представлено вихідні характеристики пацієнтів із підтвердженим ГКС, згруповані за типом ГКС (ІМпST, ГКСбпST, ІМ без підйому сегмента ST [ІМбпST] і нестабільна стенокардія [НС]) [7]. Відомості про призначені антиагрегантні й антикоагулянтні препарати, проведені інвазивні процедури та отримані оцінки за шкалами GRACE і PRECISE-DAPT, узагальнені за типом ГКС, подано в таблиці 2. Інформацію про частки пацієнтів, придатних для призначення досліджуваних антиагрегантів, а також відомості про частоту виявлення зазначених в ІЗП протипоказань / обмежень, узагальнені за типом ГКС, наведено в таблиці 3 [7]. Основні характеристики пацієнтів залежно від типу ГКС були такими. У групі пацієнтів з ІМпST: медіанний вік 65 років (МКР 57–76 років), медіанна маса тіла 79 кг (МКР 70–90 кг), охоплення КА – 97% (із них 83% пройшли ЧКВ), приблизно 7% мали в анамнезі попередню ТІА або інсульт, 7% отримували (П)ОАК на момент індексної госпіталізації. У групі хворих на ГКСбпST (пацієнти з ІМбпST і пацієнти з НС): медіанний вік 73 роки (МКР 62–80 років), медіанна маса тіла 80 кг (МКР 70–92 кг), охоплення КА – 83% (із них 47% пройшли ЧКВ), приблизно 9% мали в анамнезі ТІА чи інсульт, 20% отримували (П)ОАК на момент індексної госпіталізації [7].
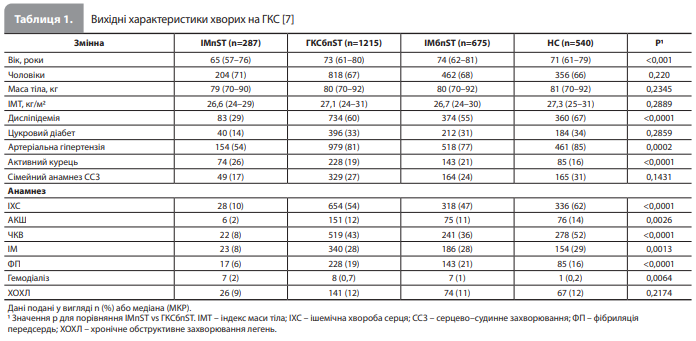
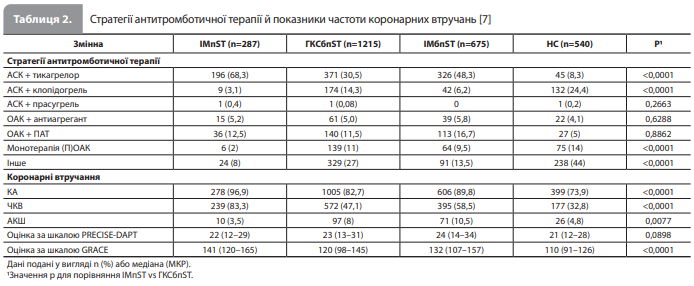
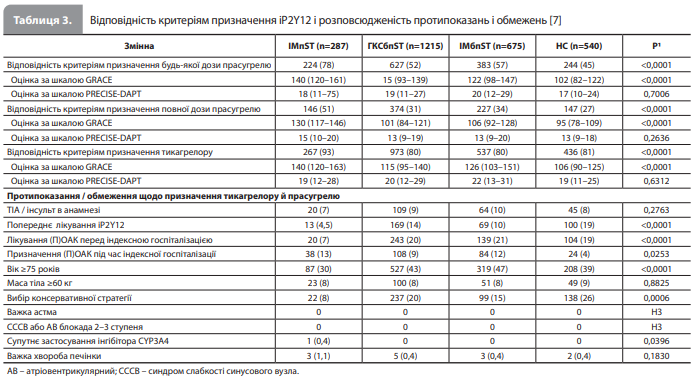
Фактичне використання антиагрегантів та антикоагулянтів. У розглянутому періоді в НКВ університетської лікарні Гейдельберга прасугрель не розглядали як стандартний антиагрегант незалежно від типу ГКС і планованої стратегії лікування, і тому призначили тільки 2 пацієнтам (0,13%). Відповідно, схемою антиагрегантної терапії, яку найчастіше призначали, була комбінація АСК + тикагрелор (68,3 і 30,5% у пацієнтів з ІМпST і ГКСбпST відповідно), за якою слідувала комбінація АСК + клопідогрель (3,1 і 14,3% відповідно). Інші схеми антитромботичної терапії включали комбінацію (П)ОАК + подвійна антиагрегантна терапія (ПАТ) (11,5%), монотерапію (П)ОАК (11%) і комбінацію (П)ОАК + антиагрегантна монотерапія (5%). Слід зазначити, що серед пацієнтів із НС комбінацію АСК + клопідогрель використовували частіше, ніж комбінацію АСК + тикагрелор (24,4 vs 8,3%), такий вибір пояснювали наявністю встановлених протипоказань (зокрема наявністю показань до приймання (П)ОАК)) у 104 (19%) пацієнтів і він не мав чіткої причини у 391 (72%) пацієнта [7]. Відповідність критеріям призначення тикагрелору або прасугрелю з урахуванням вказівок в ІЗП. Інформацію про частки пацієнтів, придатних для призначення досліджуваних антиагрегантів, а також відомості про частоту виявлення встановлених в ІЗП протипоказань / обмежень до застосування тикагрелору й прасугрелю, узагальнені за типом ГКС, наведено в таблиці 3. На рисунку відображено частки пацієнтів, які відповідали і не відповідали критеріям призначення тикагрелору й повної / зниженої дози прасугрелю з розбивкою за типом ГКС (окремо для ІМпST і ГКСбпST) [7].
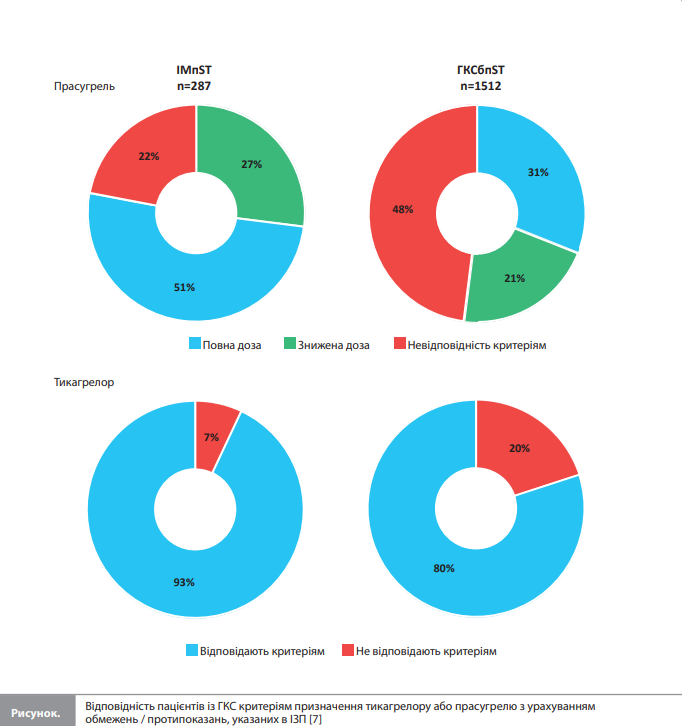
При використанні тільки абсолютних протипоказань, частота невідповідності пацієнтів критеріям призначення прасугрелю становила 43,3% (651 пацієнт). Ця цифра збільшувалася до 47,2%, якщо як протипоказання розглядали вік ≥75 років, масу тіла <60 кг і анамнез ТІА або інсульту, і до 65,4% – у разі використання таких додаткових критеріїв, як терапія іP2Y12 до індексної госпіталізації, вибір консервативної стратегії лікування або наявність показань до (П)ОАК. Якщо знижену дозу прасугрелю розглядали як одну з доступних опцій, частота відповідності критеріям призначення прасугрелю (повна + знижена доза) зростала до 78% за ІМпST і 52% за ОКСбпST. Порівняння часток пацієнтів, які відповідали критеріям призначення тикагрелору, з частками пацієнтів, які відповідали критеріям призначення будь-якої (повної або зниженої) або повної дози прасугрелю, показало, що тикагрелор в обох випадках підходив для лікування значно більшій кількості пацієнтів, незалежно від типу ГКС (тикагрелор vs повна доза прасугрелю: ІМпST – 93 vs 51%, p<0,0001, ГКСбпST – 80 vs 31%, p<0,0001; тикагрелор vs будь-яка доза прасугрелю: 93 vs 78% і 80 vs 52% відповідно) [7]. Ішемічний ризик і ризик кровотечі залежно від відповідності критеріям призначення тикагрелору й прасугрелю. Початковий бал за шкалою GRACE був статистично значуще вищим у пацієнтів із ГКС, які відповідали критеріям призначення тикагрелору, ніж у пацієнтів, які відповідали критеріям призначення повної дози прасугрелю, як загалом (усі пацієнти з ГКС: 121 [МКР 98–146] vs 109 [МКР 90–129] балів, р<0,0001), так і при розбивці з урахуванням типу ГКС (ІМпST: 140 [МКР 120–163] vs 130 [МКР 117–146] балів відповідно, р=0,0008; ГКСбпST: 115 [МКР 95–140] vs 101 [МКР 84–121] бал відповідно, р<0,0001). У такій же спосіб, вихідна оцінка PRECISE-DAPT була статистично вищою у пацієнтів, які відповідали критеріям призначення тикагрелору, ніж у пацієнтів, які відповідали критеріям призначення прасугрелю (20 [МКР 12–29] vs 14 [МКР 13–15] балів відповідно, р<0,0001) [7].
Обговорення результатів дослідження Yildirim et al. і висновки Отже, наразі є три точки зору на вибір потужного антиагреганта для лікування ГКС. Перша представлена в настанові ESC від 2020 року [2] і відображена в рекомендації щодо переважного застосування прасугрелю на підставі результатів РКД ISAR-REACT 5. Друга точка зору відображена в настанові з реваскуляризації від АНА/АСС від 2021 року [4], а саме в рекомендації використовувати будь-який потужний іP2Y12 замість клопідогрелю. Згідно з третьою точкою зору, питання про вибір між тикагрелором і прасугрелем і навіть про взаємозамінність цих препаратів слід розглядати у світлі здатності до зниження смертності, продемонстрованої для тикагрелору, але не для прасугрелю [8–10], а також з урахуванням численних і поширених протипоказань / обмежень до застосування останнього, серед яких вік ≥75 років, маса тіла <60 кг, анамнез ТІА / інсульту, попереднє лікування клопідогрелем, приймання навантажувальної дози клопідогрелю на догоспітальному етапі, а також вибір селективно-інвазивної або консервативної стратегії лікування. Інформація про поширеність протипоказань / обмежень до застосування прасугрелю і тикагрелору мізерна й отримана в основному в РКД [8, 9, 11], і може погано відображати реальні клінічні сценарії через суворий добір учасників і обмежену узагальнюваність результатів РКД. З огляду на контекст, дослідження Yildirim et al. показало низку дуже важливих із практичної точки зору результатів [7]. Так, було встановлено, що за наявності ГКСбпST частка пацієнтів, які відповідають критеріям призначення прасугрелю, значно нижча ніж для тикагрелору, через достовірно вищу частоту присутності в пацієнтів станів, що унеможливлюють застосування будь-якої (повної або зниженої) дози прасугрелю. У досліджуваній вибірці пацієнтів НКВ загалом 65% хворих на ГКС не відповідали критеріям призначення повної дози прасугрелю, і тільки 22% могли б отримувати знижену підтримувальну дозу 5 мг, якщо їхній вік був ≥75 років або маса тіла була <60 кг. Утім слід пам'ятати, що на відміну від повної дози, знижена доза прасугрелю в комбінації з АСК не продемонструвала клінічних переваг порівняно з комбінацією клопідогрель + АСК [12]. Слід зазначити, що в досліджуваній когорті частота проведення КА і ЧКВ за НС була істотно вищою, ніж в інших географічних регіонах [13–15], де перевагу віддають селективно-інвазивній або консервативній стратегії, і в яких через це показники відповідності критеріям призначення прасугрелю за ГКСбпЅТ, імовірно, будуть ще нижчими. Серед пацієнтів з ІМпST різниця за частотою відповідності критеріям призначення досліджуваних антиагрегантів і хоча була чисельно меншою, ніж за ГКСбпST, але також статистично значуще свідчила на користь тикагрелору. Ще один важливий результат полягав у тому, що вихідні оцінки за шкалами GRACE (ішемічний ризик) та PRECISE-DAPT (ризик великих кровотеч) були чисельно й статистично вищі в пацієнтів, які підходили для призначення тикагрелору. Ці результати узгоджуються з результатами реєстру ACTION-GWTG (Acute Coronary Treatment and Intervention Outcomes Network-Get With The Guidelines) [16], який включив дані >250 тис. пацієнтів з ІМ зі США і показав, що більшість пацієнтів, які отримували лікування прасугрелем, мали нижчий ризик ішемії та кровотеч. Крім інших причин [3], ця закономірність може пояснити нижчу частоту первинної ішемічної кінцевої точки і одночасно чисельно меншу частоту кровотеч у групі прасугрелю в дослідженні ISAR-REACT 5 [7]. Такий зсув відбору з призначенням прасугрелю пацієнтам із нижчим ризиком ішемічних подій і кровотеч може бути ще більш вираженим у реальній клінічній практиці через вищу поширеність зазначених в ІЗП протипоказань / обмежень до застосування прасугрелю. Додатково, аналіз даних досліджуваної когорти показав, що в реальних невідібраних пацієнтів із підтвердженим ГКС використовується широкий спектр антиагрегантних і антикоагулянтних препаратів. Зокрема, значна частина пацієнтів мала показання до хронічної терапевтичної антикоагуляції, що виключало можливість застосування потужного перорального антиагреганта [7]. Загалом, отримані дані підкреслюють труднощі вибору найбільш підходящої фармакотерапії ГКС у реальних умовах і, демонструючи істотну відмінність між тикагрелором і прасугрелем за можливістю їхнього застосування в реальних пацієнтів із ГКС через присутність обмежень і протипоказань, вступають у протиріччя з рекомендацією ESC щодо переважного застосування прасугрелю. Ця невідповідність, хоча й виявлена в одноцентровому реєстровому дослідженні, порушує низку важливих питань і щонайменше потребує поглибленого вивчення.
Список літератури знаходиться в редакції
Автор огляду Віктор Мицьо Medicine Review 2024; 7 (80): 5 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2026. Усі права захищені.
|
мапа сайту корисні посилання |