Нова настанова АНА/АСС щодо ведення гострих коронарних синдромів (2025): основні положення документаУ лютому 2025 р. Американська кардіологічна асоціація (АНА) та Американський коледж кардіологів (ACC) опублікували збірку нових і оновлених рекомендацій щодо ведення пацієнтів із гострими коронарними синдромами (ГКС) [1, 2]. Цей документ присвячений насамперед лікуванню гострого інфаркту міокарда (ІМ) 1 типу (спонтанний ГІМ як наслідок ерозії або розриву атеросклеротичної бляшки з розвитком атеротромбозу) з підйомом і без підйому сегмента ST на електрокардіограмі та містить рекомендації з первинної оцінки пацієнтів із підозрою на ГКС, стандартної медикаментозної терапії ГКС, вибору реперфузійної стратегії, процедурних нюансів черезшкірного коронарного втручання (ЧКВ), лікування кардіогенного шоку, а також довгострокового ведення і вторинної профілактики після перенесеного ГКС. Згідно із заявою робочої групи АНА/АСС у новій настанові (далі – настанова АНА/АСС 2025 щодо ГКС) враховано дані, отримані після виходу настанови АНА/АСС із ведення хворих на ІМ з підйомом сегмента ST (ІМпST) від 2013 р. (далі – настанова АНА/АСС 2013 щодо ІМпST) і відповідної настанови АНА/АСС із ведення хворих на ГКС без підйому сегмента ST (ГКСбпST) від 2014 р. (далі – настанова АНА/АСС 2014 щодо ГКСбпST), а також настанови ACC/ AHA/SCAI із виконання первинного ЧКВ у хворих на ІМпST від 2015 р. (далі – настанова АНА/АСС 2015 щодо ЧКВ). Рекомендації з настанови АНА/АСС 2025 щодо ГКС і настанови ACC/AHA щодо реваскуляризації міокарда від 2021 р. (далі – настанова АНА/АСС 2021 щодо коронарної реваскуляризації) замінюють рекомендації з настанови АНА/АСС 2016 р. щодо тривалості подвійної антитромбоцитарної терапії (ПАТ) у пацієнтів з ішемічною хворобою серця (далі – настанова АНА/АСС 2016 щодо ПАТ) [3–7]. Нижче представлені основні положення нової настанови, при цьому для ключових аспектів документа (положення 2, 3 і 6) наведені таблиці порівняння нових рекомендацій із рекомендаціями з попередніх американських настанов (див. вище), а також із настанови Європейської кардіологічної асоціації з ведення хворих на ГКС від 2023 р. (далі – настанова ESC 2023 щодо ГКС) [1–8].
1. Призначення ПАТ і вибір інгібітора P2Y12-рецепторів тромбоцитів (іP2Y12). Хворим на ГКС рекомендована ПАТ, при цьому після виконання ЧКВ тикагрелор / прасугрель мають перевагу перед клопідогрелем. У пацієнтів із ГКСбпST, які заплановані на інвазивне лікування з терміном проведення коронарної ангіографії через >24 години після приймання навантажувальної дози іP2Y12, може розглядатися попередня терапія клопідогрелем або тикагрелором для зниження ризику серйозних несприятливих серцево-судинних (СС) подій (МАСЕ). Алгоритм початкового вибору іP2Y12 представлено на рисунку 1.
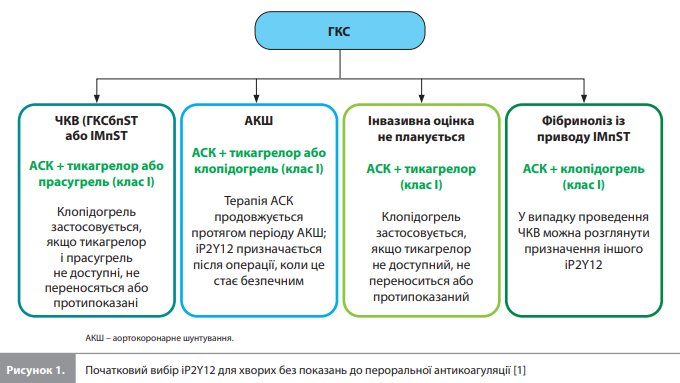
2. Тривалість і варіанти деескалації ПАТ. У пацієнтів із ГКС без високого ризику кровотечі за замовчуванням слід проводити щонайменше 12-місячну ПАТ комбінацією ацетилсаліцилової кислоти (АСК) і перорального іP2Y12. За необхідності знизити ризик кровотечі у хворих із показаннями до антиагрегантної терапії після ЧКВ із приводу ГКС можна використовувати такі стратегії: 1) у пацієнтів із ризиком шлунково-кишкової кровотечі – застосування інгібітора протонної помпи; 2) у пацієнтів, які добре переносять ПАТ комбінацією АСК + тикагрелор, – перехід на монотерапію тикагрелором через ≥1 місяць після ЧКВ; 3) у пацієнтів, які потребують довготривалої антикоагуляції, – скасування АСК через 1–4 тижні після ЧКВ із переходом на монотерапію іP2Y12 (переважно клопідогрелем). Порівняння рекомендацій щодо організації ПАТ із настанови АНА/АСС 2025 щодо ГКС із рекомендаціями з більш ранніх американських настанов, зокрема настанови АНА/ АСС 2013 щодо ІМпST, настанови АНА/АСС 2014 щодо ГКСбпST, настанови АНА/АСС 2015 щодо ЧКВ, настанови АНА/АСС 2016 щодо ПАТ і настанови АНА/АСС 2021 щодо коронарної реваскуляризації, а також із рекомендаціями з настанови ESC 2023 щодо ГКС представлено в таблиці 1 [1–8].
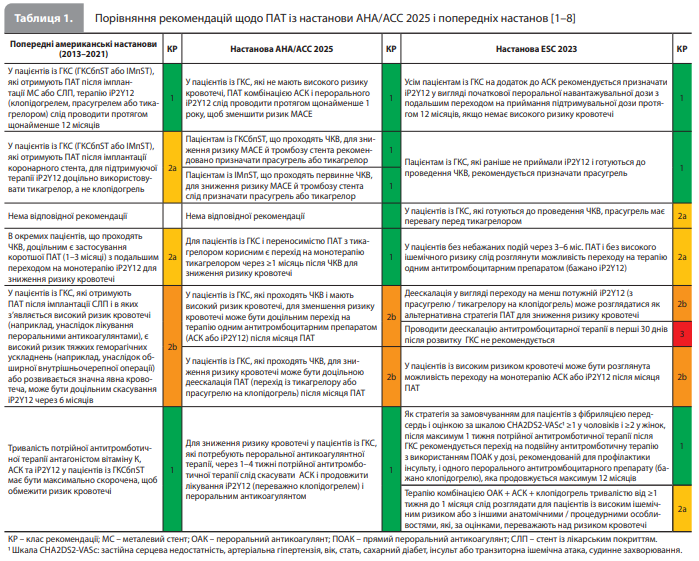
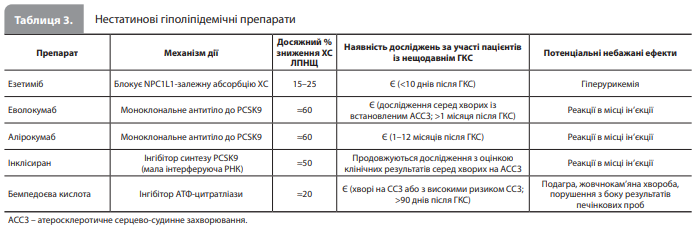
3. Організація гіполіпідемічної терапії (ГЛТ). Усім хворим на ГКС рекомендується високоінтенсивна статинотерапія з додаванням езетимібу або без нього. Пацієнтам, які вже приймають максимальні переносимі дози статинів і мають рівень холестерину (ХС) ліпопротеїнів низької щільності (ЛПНЩ) ≥70 мг/дл (≥1,8 ммоль/л), рекомендовано призначати нестатиновий гіполіпідемічний препарат, наприклад езетиміб, еволокумаб, алірокумаб, інклізиран або бемпедоєву кислоту. Якщо ж у цих пацієнтів із групи високого ризику рівень ХС ЛПНЩ перебуває в діапазоні від 55 до <70 мг/дл (від 1,4 до <1,8 ммоль/л), то подальше посилення максимальної переносимої статинотерапії за допомогою зазначених нестатинових препаратів вважається доцільним. Порівняння рекомендацій щодо організації ГЛТ із настанови АНА/АСС 2025 із рекомендаціями з більш ранніх американських настанов, зокрема настанови АНА/АСС 2013 щодо ІМпST, настанови АНА/АСС 2014 щодо ГКСбпST, настанови АНА/АСС 2015 щодо ЧКВ, настанови АНА/АСС 2016 щодо ПАТ і настанови АНА/АСС 2021 щодо коронарної реваскуляризації, а також із рекомендаціями з настанови ESC 2023 щодо ГКС представлено в таблиці 2 [1–8].
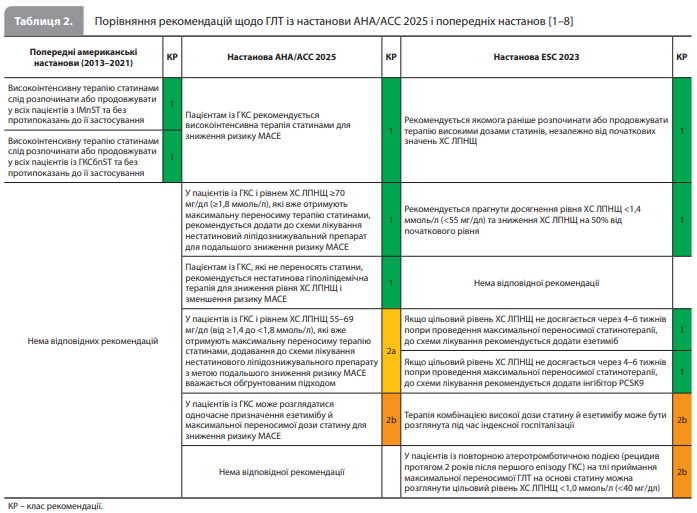
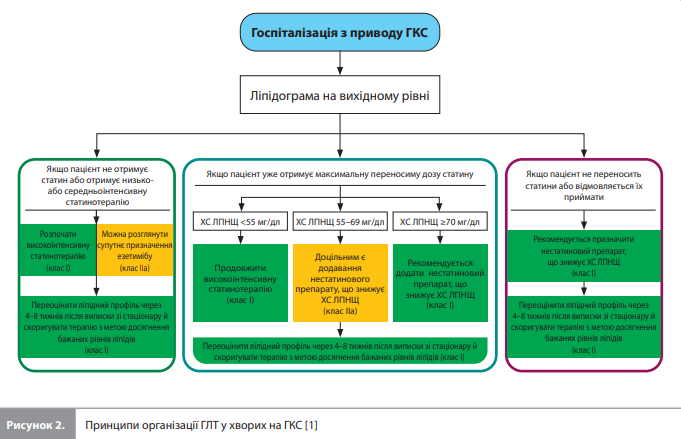
Основні принципи організації ГЛТ у хворих на ГКС представлені на рисунку 2. Основні характеристики нестатинових гіполіпідемічних препаратів коротко описані в таблиці 3.
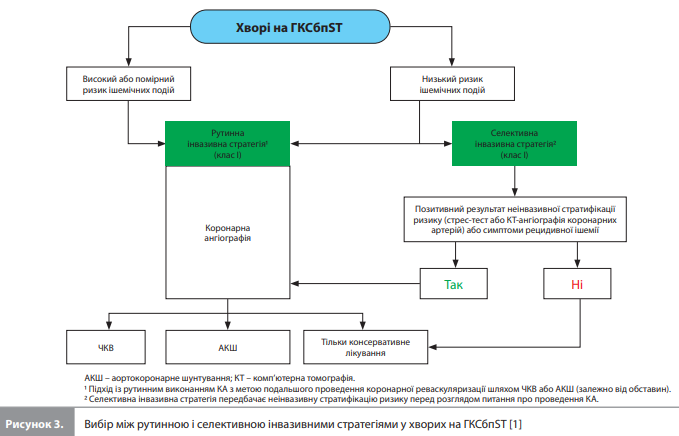
4. Вибір стратегії лікування для хворих на ГКСбпST. У хворих на ГКСбпST із групи помірного або високого ризику ішемічних подій, які не мають протипоказань до реваскуляризації, рекомендується провести коронарну ангіографію (КА) з можливим переходом до реваскуляризації міокарда, щоб знизити ризик МАСЕ. Терміни проведення КА: при високому ішемічному ризику – протягом 24 год після надходження в стаціонар (рання інвазивна стратегія), в інших випадках – протягом індексної госпіталізації (<72 год після надходження в стаціонар). У хворих на ГКСбпST із групи низького ризику ішемічних подій рекомендується використовувати рутинний або селективний інвазивний підхід (рис. 3). Хворим на ГКСбпST із групи дуже високого ризику ішемічних подій або з нестабільною гемодинамікою рекомендується негайне інвазивне втручання (впродовж <2 год після надходження в стаціонар).
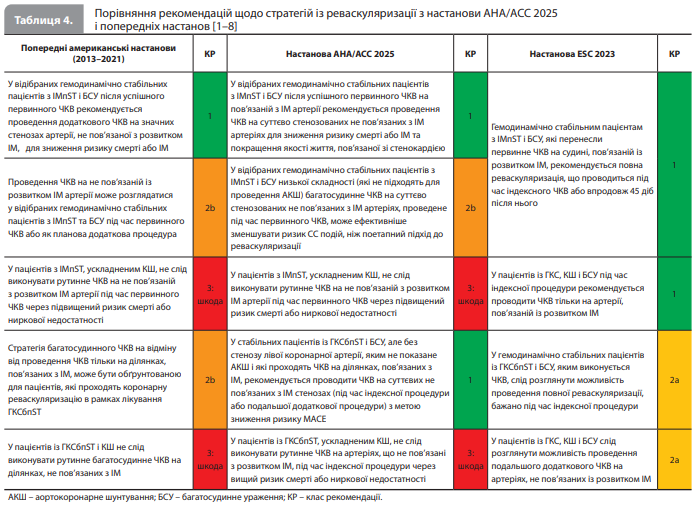
5. Судинний доступ і внутрішньосудинна візуалізація. При проведенні ЧКВ у зв'язку із ГКС рекомендується використовувати радіальний доступ для зниження ризику кровотечі, судинних ускладнень і смерті (за даними метааналізу семи високоякісних досліджень, радіальний доступ порівняно з феморальним знижує ці ризики на 51, 62 і 24% відповідно). Для контролю за перебігом ЧКВ у хворих на ГКС, які проходять стентування лівої коронарної артерії або складних уражень, рекомендується використовувати внутрішньосудинне УЗД або оптичну когерентну томографію, оскільки це дає змогу знизити ризик ішемічних подій (зокрема серцевої смерті, ІМ, пов'язаного із цільовою судиною, реваскуляризації цільової судини й тромбозу стента). 6. Метод і об’єм коронарної реваскуляризації. При всіх варіантах ГКС (із підйомом і без підйому сегмента ST) рекомендується дотримуватися стратегії повної реваскуляризації. У разі ГКСбпST і багатосудинного ураження вибір методу реваскуляризації (аортокоронарне шунтування або багатосудинне ЧКВ) має ґрунтуватися на оцінці складності ураження і супутніх захворювань. У гемодинамічно стабільних пацієнтів з ІМпST ЧКВ на значних стенозах, не пов'язаних із розвитком ІМ, можна виконувати як одномоментно (під час індексного ЧКВ), так і поетапно (у рамках кількох процедур), однак одномоментна багатосудинна реваскуляризація має деякі переваги. У пацієнтів із ГКС і кардіогенним шоком (КШ) показано екстрене втручання на «винній» судині; відновлювати кровотік артеріями, не пов'язаними з розвитком ГКС, під час КШ не рекомендується. Порівняння рекомендацій щодо стратегій із реваскуляризації з настанови АНА/АСС 2025 із рекомендаціями з більш ранніх американських настанов, зокрема настанови АНА/АСС 2013 щодо ІМпST, настанови АНА/АСС 2014 щодо ГКСбпST, настанови АНА/АСС 2015 щодо ЧКВ, настанови АНА/АСС 2016 щодо ПАТ і настанови АНА/ АСС 2021 щодо коронарної реваскуляризації, а також з рекомендаціями з настанови ESC 2023 щодо ГКС представлено в таблиці 4 [1–8].
7. Використання мікроаксіального насоса при КШ. За даними з одного дослідження (європейське дослідження DanGer-SHOCK), використання мікроаксіального насоса у відібраних пацієнтів із КШ, спричиненим гострим ІМпST,сприяло зниженню смертності, але також супроводжувалося більш високим ризиком ускладнень, зокрема кровотеч, ішемії кінцівок і ниркової недостатності, порівняно зі стандартним лікуванням. На основі цих даних експерти АНА/АСС визнали доцільним використання мікроаксіального насоса для зниження смертності в пацієнтів з ІМпST, КШ і клінічними ознаками, які відповідають критеріям включення в дослідження DanGer-SHOCK (клас рекомендації IIa). 8. Ведення хворих з анемією. У пацієнтів із ГКС і гострою або хронічною анемією за відсутності активної кровотечі може бути обґрунтованим переливання крові для підтримки гемоглобіну на рівні ≥10 г/дл. На думку авторів настанови, така процедура може сприяти зниженню ризику СС подій (клас рекомендації IIb). 9. Тактика ведення пацієнтів після виписки зі стаціонару. Після виписки пацієнта, який переніс ГКС, зі стаціонару слід приділяти підвищену увагу вторинній СС профілактиці, зокрема антитромбоцитарній терапії і ГЛТ. Можливі варіанти антитромбоцитарної / антитромботичної терапії, які використовують протягом першого року після ГКС, представлені на рисунку 4. Важливість продовження агресивної ГЛТ після виписки зі стаціонару зумовлена, по-перше, збереженням високого ризику МАСЕ протягом перших місяців після ГКС, а по-друге, суттєвим зниженням ризику СС явищ у відповідь на виражене зниження рівня ХС ЛПНЩ. За наявними даними, зниженню ХС ЛПНЩ на кожен 1 ммоль/л відповідає зниження відносного СС ризику на 22%. Під час довгострокового спостереження за хворими на ГКС важлива регулярна оцінка ліпідного профілю натщесерце, яку необхідно проводити через 4–8 тижнів після початку приймання або коригування дози ліпідознижувальних препаратів. Варто зазначити, що виявлення дуже низьких рівнів ХС ЛПНЩ не слід розглядати як сигнал до зниження інтенсивності ГЛТ, оскільки наявні дані підтверджують, що пацієнти з дуже низькою концентрацією ХС ЛПНЩ мають найнижчий ризик MACE за відсутності явних проблем із безпекою.

З повним текстом настанови англійською мовою можна ознайомитися на офіційному вебсайті АСС за адресою www.jacc.org.
Список літератури знаходиться в редакції
Автор огляду Галина Мілюхина Medicine Review 2025; 3 (84): 31 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2025. Усі права захищені.
|
мапа сайту корисні посилання |