Порівняння стратегії раннього переходу на монотерапію тикагрелором зі стандартною ДАТ у хворих на ГКС після ЧКВ: результати об'єднаного метааналізу даних досліджень TWILIGHT і TICOПодвійна антиагрегантна терапія (ДАТ) комбінацією ацетилсаліцилової кислоти (АСК) та інгібітора P2Y12-рецептора тромбоцитів (іP2Y12) наразі рекомендується усім пацієнтам із гострим коронарним синдромом (ГКС), які пройшли лікування за допомогою черезшкірного коронарного втручання (ЧКВ) [1, 2]. При цьому практичні настанови віддають перевагу потужним іP2Y12 тикагрелору й прасугрелю з огляду на їхню доведену перевагу над клопідогрелем у профілактиці рецидиву тромбозу [3, 4]. Проте, незважаючи на ці рекомендації та переконливі докази з клінічних досліджень, багатьом хворим на ГКС із групи високого ризику лікарі продовжують призначати клопідогрель [5–7]. Однією з причин такого нелогічного вибору іP2Y12 є страх перед кровотечами, які нерідко розвиваються у хворих після ЧКВ, пов’язані з передчасним скасуванням ДАТ і підвищенням захворюваності та смертності [8–11]. Щоб зберегти переваги сильного інгібування P2Y12-рецепторів і водночас знизити ризик кровотеч, було розроблено низку терапевтичних стратегій, одна з яких полягає в ранньому скасуванні АСК із продовженням монотерапії потужним іP2Y12. Вивчення цієї стратегії у контексті ГКС проводили у двох клінічних дослідженнях, які показали суперечливі результати [12, 13]. Аналізи підгруп, які проводили в рамках досліджень за участі пацієнтів із різними (хронічною і гострою) формами коронарного синдрому, показали, що під час застосування тикагрелору ефект цієї стратегії значно варіюється залежно від клінічної картини, антиагрегантної схеми в групі порівняння і часу, що минув після ЧКВ [14, 15]. Значущість результатів оцінки стратегії раннього переходу на монотерапію іP2Y12, отриманих в об’єднаних аналізах, обмежена відсутністю аналізів індивідуальних результатів учасників [16, 17] і включенням досліджень, у яких оцінювали різні іP2Y12 [18]. Для збору додаткової інформації про безпеку й ефективність раннього (після 3-місячної ДАТ) скасування АСК із переходом на монотерапію тикагрелором серед пацієнтів із ГКС, які перенесли ЧКВ з імплантацією стентів із лікарським покриттям (СЛП), Baber et al. провели метааналіз індивідуальних даних учасників двох рандомізованих клінічних досліджень (РКД), які порівнювали цю стратегію зі стандартною ДАТ [19]. Основна інформація про цей метааналіз стисло представлена нижче.

Методологія метааналізу Baber et al. Для включення в метааналіз відбирали РКД із централізованою оцінкою ішемічних і геморагічних подій, у яких учасники отримували тикагрелор як в експериментальній (монотерапія тикагрелором), так і в контрольній (АСК + тикагрелор) групах. До аналізу не включали РКД за участі хворих із показаннями до тривалої терапії пероральними антикоагулянтами, а також дослідження, що порівнювали тикагрелор з іншими іP2Y12. Пошук досліджень проводили в базах даних PubMed і Embase та на вебсайтах www.clinicaltrials.gov, www.cardiosource.com, www.escardio.org і www.tctmd.com без використання мовних обмежень. Після опрацювання результатів пошуку на відповідність критеріям відбору до метааналізу було включено два РКД: TICO (Ticagrelor Monotherapy After 3 Months in the Patients Treated With New Generation Sirolimus Stent for Acute Coronary Syndrome) і TWILIGHT (Ticagrelor With Aspirin or Alone in High-Risk Patients After Coronary Intervention), після чого автори метааналізу зв’язались із головними дослідниками цих РКД для отримання індивідуальних даних учасників у вигляді анонімних електронних наборів даних. Обидва дослідження, включені до метааналізу, тестували стратегію скасування АСК після 3-місячної ДАТ із переходом на монотерапію тикагрелором. У TWILIGHT до рандомізації допускали тільки пацієнтів без ішемічних і геморагічних подій упродовж перших 3 місяців після ЧКВ; у TICO рандомізацію проводили під час ЧКВ. Щоб забезпечити однорідність когорти, Baber et al. включили в неї всіх учасників, які пройшли рандомізацію через 3 місяці після ЧКВ у дослідженні TWILIGHT, а також тих учасників TICO, які відповідали критеріям, застосованим у TWILIGHT. Тобто, до аналізованої когорти не увійшли учасники TICO, у яких протягом перших 3 місяців після ЧКВ сталася ішемічна подія або велика кровотеча (так звана процедура гармонізації когорти). Щоб вирівняти строки подальшого спостереження (15 і 12 місяців після ЧКВ у TWILIGHT і TICO відповідно), автори включили в аналіз усі події, які розвинулися з моменту скасування ДАТ в експериментальній групі (через 3 місяці після ЧКВ) і до закінчення 9-го місяця подальшої терапії. Первинною кінцевою точкою метааналізу була велика кровотеча, під якою розуміли кровотечу 3 або 5 типу за класифікацією Академічного консорціуму з вивчення кровотеч (BARC). Ключовою вторинною ішемічною кінцевою точкою була комбінація інфаркту міокарда (ІМ), інсульту й смерті від будь-яких причин. Іншими вторинними кінцевими точками були окремі компоненти первинної та ключової вторинної кінцевих точок, а також смерть від серцево-судинних (СС) причин, тромбоз стента, велика або незначна кровотеча за критеріями TIMI (Thrombolysis In Myocardial Infarction) і комбінація СС смерті, ІМ та ішемічного інсульту. Крім того, оцінювали сукупний показник частоти небажаних клінічних подій, тобто комбінацію ІМ, інсульту, кровотеч 3 або 5 типу за BARC і смерті від будь-яких причин. Для первинного аналізу даних використовували підхід intention-to-treat, тобто дані пацієнтів оцінювали відповідно до лікування, призначеного під час рандомізації. Час до розвитку подій кінцевих точок оцінювали з використанням методу Каплана-Мейєра. Спостереження цензурували в разі смерті пацієнта, втрати зв’язку з пацієнтом для подальшого спостереження або після завершення 9-місячного подальшого спостереження, залежно від того, що відбувалося раніше. Початкові характеристики узагальнювали у вигляді «середнє значення (стандартне відхилення [СВ])» або «медіана (міжквартильний розмах [МКР])» для безперервних змінних і у вигляді абсолютної та відносної (відсотки) кількості – для категоріальних змінних. Для кінцевих точок розраховували відношення ризиків (ВР) і відповідні 95% довірчі інтервали (ДІ). У всіх аналізах групу, яка отримувала стандартну ДАТ (АСК + тикагрелор), використовували як контрольну групу. Під час аналізів досліджуваних стратегій використовували двостороннє значення р<0,05. Крім того, було виконано аналізи первинної та вторинних кінцевих точок у підгрупах пацієнтів, виділених з урахуванням основних клінічних і процедурних характеристик, для оцінки взаємодії між цими характеристиками й результатами лікування. І, нарешті, було виконано аналіз чутливості для оцінки величини внеску кожного з включених РКД у загальний результат.
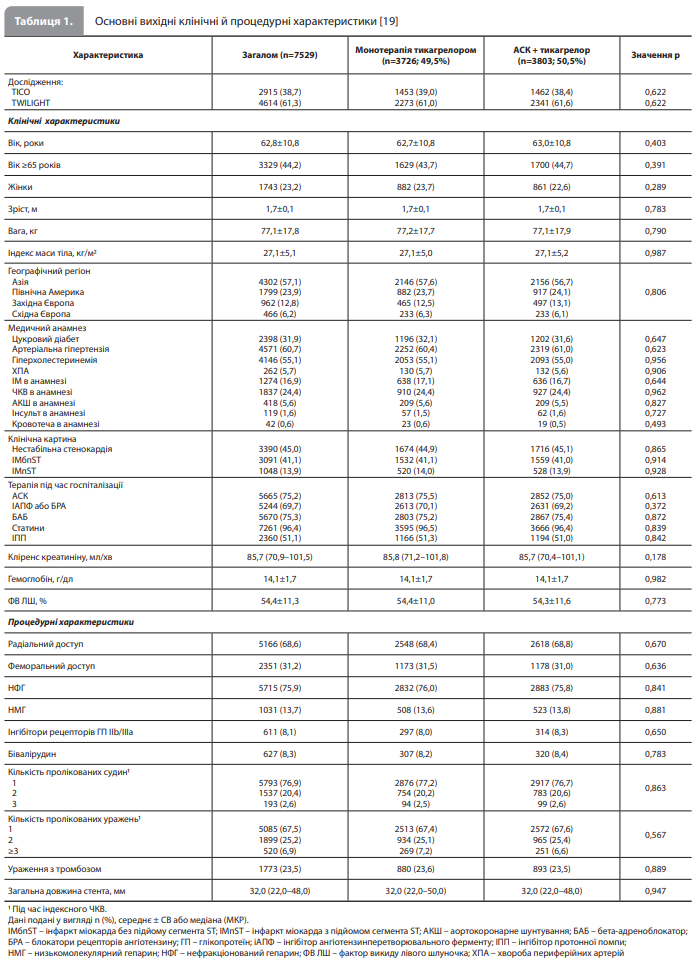
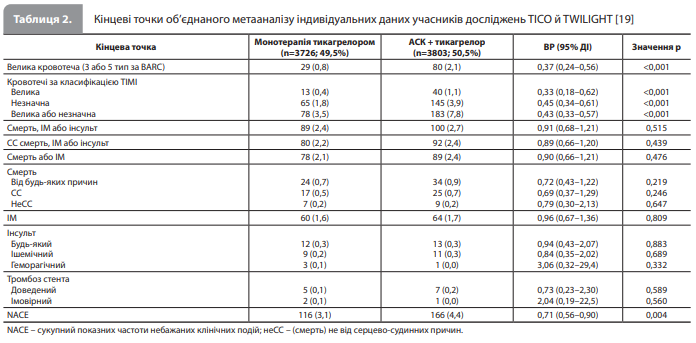
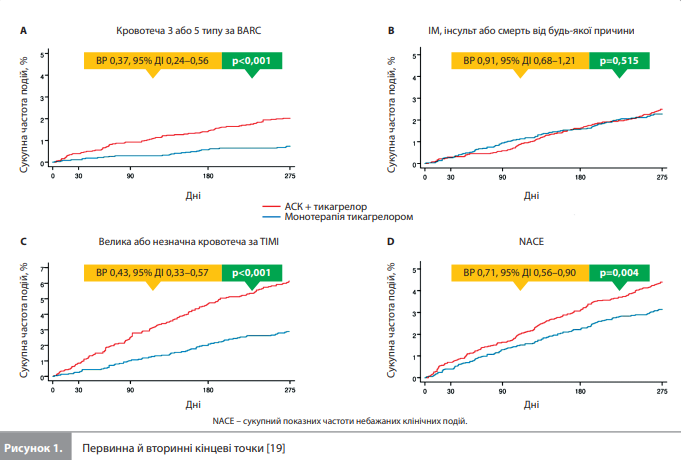
Результати метааналізу Baber et al. Загалом до аналізу увійшли дані 7529 учасників двох РКД, із них 3726 (49,5%) були рандомізовані в групу монотерапії тикагрелором, а 3803 (50,5%) отримували комбінацію АСК + тикагрелор. Із 3056 пацієнтів, первісно включених у дослідження TICO, дані 141 (4,6%) пацієнта не увійшли в аналіз за результатами гармонізації когорти, тобто внаслідок розвитку в цих пацієнтів ішемічної події або великої кровотечі, або втрати зв’язку з пацієнтом для подальшого спостереження впродовж перших 3 місяців дослідження TICO. Отже, до когорти метааналізу Baber et al. увійшли 2915 пацієнтів (38,7%) із TICO і 4614 пацієнтів (61,3%) із TWILIGHT. Групи, отримані з урахуванням призначеної під час рандомізації терапії (монотерапія тикагрелором vs АСК + тикагрелор) були добре збалансовані за вихідними даними й процедурними характеристиками (табл. 1). Середній вік становив 62,8 року, 23,2% учасників були жінками. Загалом у 31,9% пацієнтів був цукровий діабет (7,1% отримували інсулін), у 16,7% – хронічна хвороба нирок. В анамнезі в 16,9% пацієнтів був ІМ, у 1,6% – інсульт, у 25,4% – ЧКВ і в 5,6% – хірургічна реваскуляризація. Нестабільна стенокардія була найпоширенішою формою ГКС під час госпіталізації (45,0%), частки пацієнтів з ІМ без підйому і з підйомом сегмента ST становили 41,1 і 13,9% відповідно. Пацієнти частіше проходили ЧКВ із радіальним доступом (68,6%), більшість (76,9%) перенесли втручання на одній судині, медіана довжини стента становила 32 мм. Результати оцінки кінцевих точок представлені в таблиці 2. У період від закінчення 3-го до закінчення 12-го місяця після ЧКВ монотерапія тикагрелором була пов’язана зі значно меншим ризиком первинної кінцевої точки (кровотечі 3 або 5 типу за ВARC) порівняно з комбінацією АСК + тикагрелор (0,8 vs 2,1%, ВР 0,37, 95% ДІ 0,24–0,56; рдля переваги<0,001; рис. 1А). За той самий період ризики ключової вторинної ішемічної кінцевої точки (комбінація ІМ, інсульту і смерті від будь-яких причин) не продемонстрували істотних міжгрупових відмінностей (2,4% у групі монотерапії тикагрелором vs 2,7% у групі комбінації АСК + тикагрелор, ВР 0,91, 95% ДІ 0,68–1,21; р=0,515; рис. 1В). Оцінка ризиків інших вторинних кінцевих точок показала відсутність міжгрупових відмінностей за ризиками ІМ (ВР 0,96, 95% ДІ 0,67–1,36, р=0,809), будь-якого інсульту (ВР 0,94, 95% ДІ 0,43–2,07, р=0,883), ішемічного інсульту (ВР 0,84, 95% ДІ 0,35–2,02, р=0,689), геморагічного інсульту (ВР 3,06, 95% ДІ 0,32–29,4, р=0,332) і тромбозу стента (визначений тромбоз стента: ВР 0,73, 95% ДІ 0,23–2,30, р=0,589; імовірний тромбоз стента: ВР 2,04, 95% ДІ 0,19– 22,5, р=0,560), а також за ризиками смерті від усіх причин (ВР 0,72, 95% ДІ 0,43–1,22, р=0,219), СС смерті (ВР 0,69, 95% ДІ 0,37–1,29, р=0,246) і комбінації СС смерті, ІМ та ішемічного інсульту (ВР 0,89, 95% ДІ 0,66–1,20, р=0,439). Водночас ризики великої (ВР 0,33, 95% ДІ 0,18–0,62, р < 0,001), незначної (ВР 0,45, 95% ДІ 0,34–0,61, р < 0,001) і великої або незначної (ВР 0,43, 95% ДІ 0,33–0,57, р<0,001) кровотечі за класифікацією TIMI були значно нижчими при монотерапії тикагрелором (рис. 1С). У результаті, монотерапія тикагрелором значно знизила показник сукупної частоти небажаних клінічних подій (3,1 vs 4,4%, ВР 0,71, 95% ДІ 0,56–0,90, р=0,004; рис. 1D) порівняно з комбінацією АСК + тикагрелор.
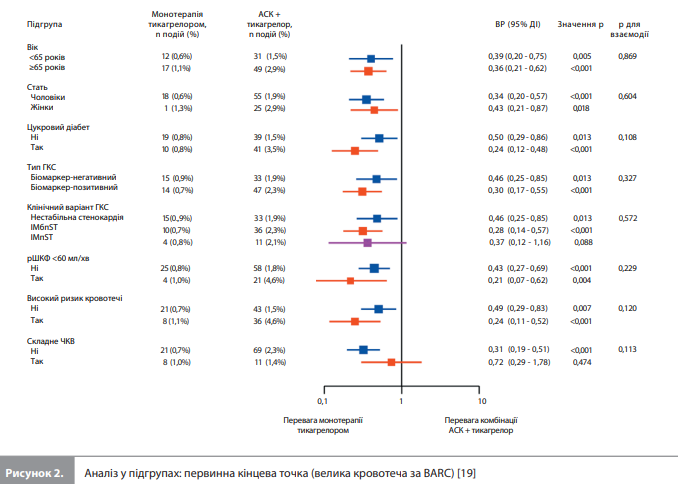
 Проведені аналізи в підгрупах засвідчили, що ефекти лікування на первинну й ключову вторинну ішемічну кінцеві точки не залежали від таких змінних, як вік, стать, цукровий діабет, хронічне захворювання нирок, клінічний варіант ГКС, ризик кровотечі та складність ЧКВ (рис. 2, 3). Результати аналізу чутливості продемонстрували узгоджені результати.
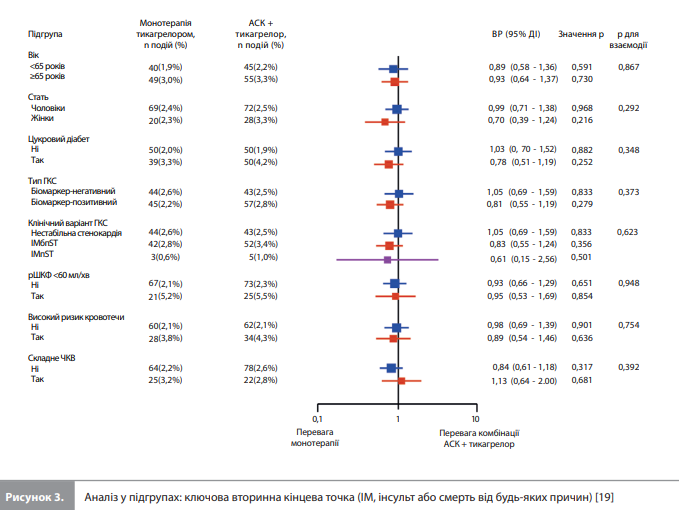
Обговорення результатів метааналізу Baber et al. Представлений об'єднаний аналіз індивідуальних даних >7500 пацієнтів із ГКС, які перенесли ЧКВ, показав, що перехід на монотерапію тикагрелором після 3-місячної ДАТ значно знижує ризик великої кровотечі без збільшення ішемічного ризику на підставі даних за 9 місяців спостереження. Ці результати залишалися незмінними при використанні альтернативних визначень кровотечі, а також у клінічно значущих підгрупах учасників, зокрема в пацієнтів із позитивним результатом аналізу на кардіотропонін. Загалом отримані результати показують, що монотерапія тикагрелором одночасно зберігає протиішемічні переваги ДАТ і дозволяє уникнути розвитку кровотеч, пов’язаних із прийманням АСК, що забезпечує чисту клінічну користь для пацієнтів із ГКС, які пройшли ЧКВ. Отже, ці результати підтримують рекомендації практичних настанов, які схвалюють скасування АСК уже через 3 місяці після ГКС із подальшим переходом на монотерапію іP2Y12 [1]. Первинною кінцевою точкою представленого об’єднаного аналізу була кровотеча 3 або 5 типу за BARC, яка нечасто розвивалася як у TICO, так і в TWILIGHT, що знижувало точність оцінки цього ризику в кожному з вихідних досліджень [12, 20]. Об’єднання даних і включення тільки тих подій, які відбулися після скасування АСК в експериментальній групі, дало змогу збільшити аналітичну потужність оцінки. Об’єднаний аналіз показав, що ранній перехід на монотерапію тикагрелором забезпечив відносне й абсолютне зниження ризику великих кровотеч на 63% і 1,3% відповідно зі значенням number needed to treat (кількість хворих, яких потрібно пролікувати для профілактики однієї події), що дорівнює 76. Це важливий результат, оскільки зв’язок між розвитком великої кровотечі та подальшою смертю за силою і тривалістю наближається до зв’язку між рецидивом ІМ та смертю [8, 10]. Не менш важливо, що отримані результати також підтверджують безпеку раннього скасування АСК і переходу на монотерапію тикагрелором із точки зору ризику ішемічних подій. Ці результати узгоджуються з дослідженнями in vitro і ex vivo, які показують, що АСК незначно впливає на реактивність тромбоцитів і тромбогенність крові на тлі сильної блокади P2Y12-рецепторів потужними іP2Y12 [21, 22]. Результати, отримані Baber et al., також узгоджуються з висновками більш раннього метааналізу індивідуальних даних пацієнтів, який продемонстрував перевагу монотерапії потужним іP2Y12 над стандартною ДАТ за впливом на ризик кровотеч у хворих із хронічними та гострими коронарними синдромами [18]. Дані Baber et al. підтверджують цей висновок для когорти хворих на ГКС, які отримують монотерапію тикагрелором після 3-місячної ДАТ комбінацією АСК + тикагрелор. Результати представленого аналізу слід інтерпретувати з урахуванням низки властивих йому обмежень, серед яких недостатня статистична потужність для виявлення відмінностей за частотою рідкісних, але клінічно значущих кінцевих точок (таких як інсульт і тромбоз стента); деяка розбіжність TWILIGHT і TICO за критеріями відбору (через що учасники TWILIGHT мали більше чинників ризику тромбозу, ніж учасники TICO); різні підходи до вибору типу СЛП (вибір СЛП на розсуд лікаря в TWILIGHT і використання тільки СЛП на основі біодеградуючого полімеру в TICО); а також невелика кількість хворих на ІМ з підйомом сегмента ST в об'єднаній когорті. Проте результати більш ранніх досліджень, а також аналізи в підгрупах, проведені Baber et al., показують, що ефект монотерапії тикагрелором на ішемічні та геморагічні ризики однаковий за різних клінічних і ангіографічних профілів ризику [23, 24], за використання різних типів СЛП [25] та за всіх клінічних варіантів ГКС без ознак статистично значущої взаємодії, що послаблює потенційний ефект низки перерахованих обмежень. Також важливо врахувати, що результати представленого метааналізу не дозволяють оцінити наслідки більш раннього (раніше ніж через 3 місяці після ЧКВ) скасування АСК або порівняти результати монотерапії тикагрелором з іншими стратегіями деескалації антиагрегантної терапії.
Висновок Отже, результати об’єднаного метааналізу індивідуальних даних учасників РКД TWILIGHT і TICO, зібраних за 9 місяців рандомізованого лікування, свідчать, що серед пацієнтів із ГКС, які перенесли ЧКВ, ранній перехід на монотерапію тикагрелором після 3-місячної ДАТ пов’язаний із більшою клінічною користю у вигляді зниження ризику великих кровотеч без зменшення протиішемічного захисту порівняно з продовженням ДАТ комбінацією АСК + тикагрелор.
Список літератури знаходиться в редакції
Автор огляду Микола Горін Medicine Review 2025; 1 (82): 25 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2025. Усі права захищені.
|
мапа сайту корисні посилання |