Вплив в/в введення метопрололу перед ЧКВ на розмір зони інфаркту: результати дослідження METOCARD-CNICСвоєчасна реперфузія міокарда за допомогою первинного черезшкірного коронарного втручання (ЧКВ) є найкращою терапевтичною стратегією при інфаркті міокарда (ІМ) із підйомом сегмента ST (ІМпЅТ) [1, 2], яка сприяє значному зниженню ризику смерті [3]. Однак пацієнти, які вижили після ІМпST, входять до групи високого ризику рецидиву серцево-судинних подій, включно із застійною серцевою недостатністю (СН), аритмією і раптовою серцевою смертю. Основним фактором, що впливає на ступінь цих ризиків і багато в чому визначає смертність і захворюваність серед пацієнтів, які перенесли ІМ, є величина зони некрозу міокарда після ІМпST [4], що робить украй важливими розробку й застосування стратегій з обмеження розмірів цієї зони, тобто методів кардіопротекції при ІМпST. Серед запропонованих фармакологічних варіантів цієї стратегії – застосування β-адреноблокаторів (БАБ). Цей метод обмеження зони некрозу міокарда був запропонований доволі давно [5], і, хоча дослідження, що проводилися в дореперфузійну епоху, показали суперечливі результати [6–9], низка рандомізованих клінічних досліджень (РКД), проведених після впровадження в практику стратегії первинного ЧКВ як терапії вибору за ІМпЅТ, підтвердили ефективність цього підходу [10–12]. Як наслідок, у чинних настановах із ведення пацієнтів з ІМпST в/в введення БАБ (переважно метопрололу тартрату) на ранньому етапі після діагностики ІМпST розглядають як доцільне втручання за відсутності протипоказань (рекомендація класу IIa) [1, 2]. Одним із досліджень, що обґрунтовують цю рекомендацію, стало РКД METOCARDCNIC (Effect of Metoprolol in Cardioprotection During an Acute Myocardial Infarction), проведене для оцінки ефекту раннього передреперфузійного в/в введення метопрололу тартрату на розмір зони інфаркту в пацієнтів з ІМпЅТ, які проходять первинне ЧКВ [12]. Основна інформація про дослідження стисло подана в цьому огляді.
Методологія дослідження METOCARD-CNIC METOCARD-CNIC проводили в Іспанії як багатоцентрове рандомізоване односторонньо сліпе (експерти з оцінки результатів не мали доступу до інформації щодо групи лікування, до якої відносився пацієнт) РКД за участю пацієнтів з ІМпST для порівняння ефектів в/в введення метопрололу перед реперфузією (досліджуване лікування) з відсутністю такого втручання (контроль). Основна гіпотеза дослідження полягала в тому, що в пацієнтів із переднім ІМпST, які отримали метопролол в/в перед реперфузією, розмір зони інфаркту буде меншим, ніж у контрольній групі. Протягом 24 год після реперфузії всі пацієнти розпочинали терапію пероральним метопрололом, як рекомендовано чинними клінічними настановами з ведення ІМпST [1, 2, 12]. У дослідження включали пацієнтів віком від 18 до 80 років із симптомами ІМпST тривалістю >30 хвилин і підйомом сегмента ST ≥2 мм у ≥2 суміжних відведеннях (V1–V5) з очікуваним часом від появи симптомів до реперфузії ≤6 год (щоб гарантувати дотримання цього критерію, час від появи симптомів до рандомізації мав становити ≤4,5 год). Критеріями виключення були наявність симптомів СН III–IV класу за класифікацією Killip, стійкий систолічний артеріальний тиск (САТ) <120 мм рт. ст., інтервал PR >240 мс (або атріовентрикулярна блокада II–III ступеня), стійка частота серцевих скорочень <60 уд/хв і отримання пацієнтом терапії будь-яким БАБ [12]. Пацієнтів рандомізували до групи метопрололу (отримували до трьох болюсів метопрололу тартрату по 5 мг з інтервалом у 2 хвилини) або до контрольної групи (не отримували в/в метопролол) у співвідношенні 1:1. Рандомізація була стратифікована за часом від появи симптомів до включення в дослідження (<1,5 vs ≥1,5 год), статусом цукрового діабету, статтю та віком (<60 vs ≥60 років) пацієнтів. Решту лікування ІМпST проводили відповідно до рекомендацій чинних настанов. Згідно з протоколом, під час ЧКВ рекомендувалося застосовувати інгібітори глікопротеїну IIb/IIIa, а також проводити аспірацію тромбу (додаткові стратегії зі зменшення зони інфаркту). Після ЧКВ усі пацієнти без протипоказань отримували метопролол перорально, починаючи через 12–24 год після розвитку ІМ. На 5–7-й день після ІМ учасники проходили магнітно-резонансну томографію (МРТ) для оцінки розмірів зони інфаркту. Відповідно до протоколу, учасники з раніше перенесеним гострим ІМ та пацієнти без остаточного діагнозу гострого ІМ (відсутність ферментативного підтвердження ІМ) під час індексної госпіталізації виключалися з первинного аналізу і не проходили МРТ [12].
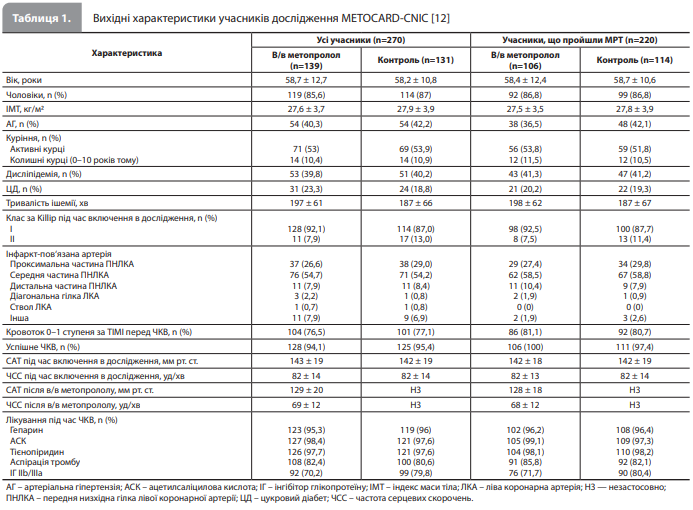
Первинною кінцевою точкою дослідження був розмір зони інфаркту за даними МРТ (визначався кількісно за величиною зони відстроченого контрастування гадолінієм). Вторинними кінцевими точками ефективності були розмір зони врятованого міокарда за даними МРТ, розмір зони інфаркту, визначений за допомогою МРТ у підгрупі пацієнтів із кровотоком 0–1 ступеня (повна або майже повна відсутність антеградного кровотоку) за шкалою TIMI (Thrombolysis in Myocardial Infarction) перед проведенням ЧКВ, а також максимальна концентрація креатинкінази (КК) і значення площі під фармакокінетичною кривою (AUC) за 72 год для цього ферменту як сурогатні маркери розміру зони інфаркту. Основною вторинною кінцевою точкою безпеки була частота серйозних несприятливих серцевих подій (МАСЕ), що включали смерть, злоякісні шлуночкові аритмії, тяжку атріовентрикулярну блокаду, кардіогенний шок і повторний ІМ упродовж перших 24 год після ІМпST. Для оцінки первинної та вторинних кінцевих точок ефективності під час МРТ визначали об’єм, масу, фракцію викиду (ФВ), а також розміри (у грамах тканини) зони ризику (зона набряку) і зони некрозу (зона відстроченого контрастування) міокарда лівого шлуночка (ЛШ). Розмір зони врятованого міокарда визначали як різницю між розмірами зони ризику та зони некрозу міокарда, нормалізовану за розміром зони ризику [12]. Статистичною метою дослідження було підтвердження відносного зменшення розміру зони інфаркту на 20% у пацієнтів, які отримували в/в метопролол, порівняно з контрольною групою. В аналіз клінічних кінцевих точок включали дані всіх рандомізованих пацієнтів, зокрема тих, хто не проходив МРТ. Усі аналізи ефективності проводили відповідно до лікування, призначеного під час рандомізації (принцип intentionto-treat). При аналізі кількісних змінних дані подавали у вигляді середнє ± стандартне відхилення (СВ) і порівнювали за допомогою параметричних методів. Дані, що не відповідають нормальному розподілу, подавали у вигляді медіан із першим і третім квартилями і порівнювали за допомогою непараметричних методів (t-критерій Вілкоксона). Під час аналізу категоріальних даних процентні показники порівнювали за допомогою точних тестів. Для аналізу результатів МРТ використовували моделі лінійної регресії, результати оцінювання ефекту лікування (і 95% довірчі інтервали [ДІ]) представляли спочатку без поправки, а потім із поправкою на чотири змінні, які застосовували для стратифікації. Крім первинного аналізу проводили аналіз чутливості з порівнянням ефектів лікування в загальній досліджуваній вибірці та в підгрупі пацієнтів, які пройшли МРТ, на основі уявлень про розмір зони інфаркту на підставі максимальної концентрації та AUC КК [12]. &bnbsp; Результати дослідження METOCARD-CNIC Досліджувана вибірка: розподіл і вихідні характеристики. За період із листопада 2010 р. по жовтень 2012 р. було рандомізовано 270 пацієнтів, із яких 139 потрапили в групу в/в введення метопрололу перед реперфузією і 131 – у контрольну групу. За підсумками дослідження у 220 із 270 пацієнтів (106 пацієнтів із групи метопрололу і 114 пацієнтів із контрольної групи) були доступні дані МРТ для первинного аналізу. Вихідні характеристики досліджуваної вибірки представлені в таблиці 1 [12].
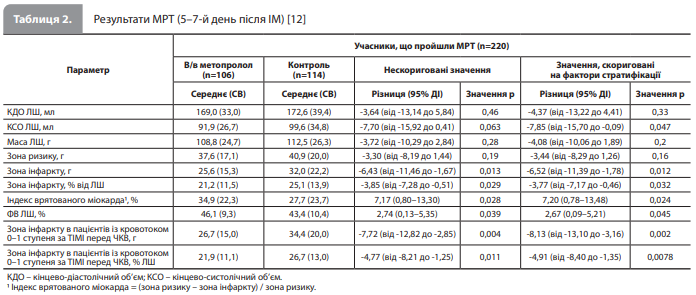
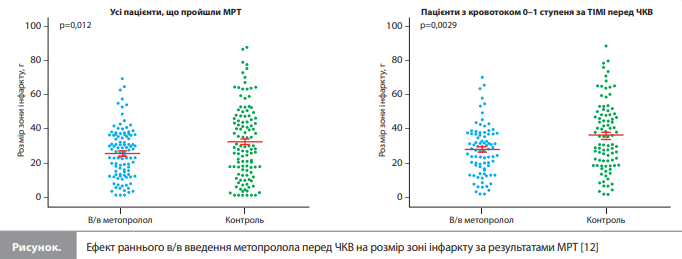
Зі 139 пацієнтів у групі в/в терапії метопрололом 138 (99%) одержали принаймні одну в/в ін’єкцію метопрололу в дозі 5 мг, 82% одержали 2 ін’єкції і 67% – 3 ін’єкції. Медіана часу від постановки діагнозу ІМпST до в/в ін'єкції метопрололу становила 10 хвилин (1-й і 3-квартилі – 7 і 19 хвилин відповідно). Пероральне приймання метопрололу було розпочато протягом 24 год після ІМпST у 96 і 92% пацієнтів у групі метопрололу й контрольній групі відповідно; середній (± СВ) проміжок часу до початку лікування пероральним метопролом становив 15,7 ± 10,6 і 15,9 ± 8,7 год після реперфузії відповідно [12]. Вплив на розмір зони інфаркту. Результати МРТ представлені в таблиці 2. Середній розмір зони інфаркту (± СВ) (первинна кінцева точка) становив 25,6 ± 15,3 г у групі в/в метопрололу порівняно з 32,0 ± 22,2 г у контрольній групі (скоригований ефект лікування -6,52 г; 95% ДІ від -11,39 до -1,78; р=0,012). Частки врятованого міокарда становили 34,9 ± 22,3 vs 27,7 ± 23,7% відповідно (скоригований ефект лікування 7,20%; 95% ДІ 0,78 –13,48; р=0,024). Розмір зони інфаркту в пацієнтів із кровотоком 0–1 ступеня за шкалою TIMI перед ЧКВ дорівнював 26,7 ± 15,0 г в групі в/в метопрололу і 34,4 ± 20,0 г у контрольній групі (скоригований ефект лікування -8,13 г; 95% ДІ від -13,10 до -3,16; р=0,0024) (рис.). У підгрупі пацієнтів із кровотоком 2–3 ступеня за TIMI перед ЧКВ (прохідна артерія) розмір зони інфаркту становив 20,7 ± 16,4 і 22,2 ± 28,3 г відповідно (р=0,6) [12]. За результатами оцінки розміру зони інфаркту за даними щодо максимальної концентрації та значень AUC для КК спостерігалося значне зменшення показника в групі в/в метопрололу: максимальна концентрація КК становила 2397 ± 214 vs 3176 ± 254 МО/л у групах в/в метопрололу і контролю відповідно (скоригований ефект лікування -740 МО/л; 95% ДІ від -1361 до -120; р=0,019), AUC КК – 49 427 ± 4013 vs 62 953 ± 4634 МО/л відповідно (скоригований ефект лікування -12 825 МО/л; 95% ДІ від -24 346 до -1305; р=0,029). Аналогічні результати були отримані в підгрупі пацієнтів, які пройшли МРТ. Крім того, в/в введення метопрололу до реперфузії достовірно підвищувало значення ФВ ЛШ за даними МРТ (46,1 ± 9,3 vs 43,4 ± 10,4% у контрольній групі; скоригований ефект лікування 2,67%; 95% ДІ 0,09–5,21; р=0,045). У підгрупі пацієнтів із кровотоком 0–1 ступеня за шкалою TIMI перед ЧКВ ФВ ЛШ становила 45,1 ± 8,9 vs 41,0 ± 9,5% у групі в/в метопрололу і контрольній групі відповідно (скоригований ефект лікування 4,13%; 95% ДІ 1,34–6,85; р=0,0031) [12].
Безпека. Результати оцінки частоти МАСЕ впродовж 24 год після ІМпST не виявили зниження рівня безпеки в групі в/в метопрололу: частота подій МАСЕ становила 7,1% (10 подій) і 12,3% (16 подій) у групі в/в метопрололу і контрольній групі відповідно (р=0,21) [12].
Обговорення результатів дослідження METOCARD-CNIC Результати дослідження METOCARD-CNIC показали, що раннє в/в введення метопрололу перед реперфузією зменшує розмір зони інфаркту і збільшує ФВ ЛШ у пацієнтів із переднім ІМпST, які пройшли первинне ЧКВ, без впливу на безпеку лікування і частоту МАСЕ впродовж доби після ЧКВ. Слід зазначити, що сприятливі ефекти в/в метопрололу на розмір зони інфаркту були продемонстровані на тлі застосування таких додаткових втручань, що обмежують зону інфаркту, як введення інгібіторів глікопротеїнів IIb/IIIa й аспірація тромбу [13, 14]. При цьому значне й послідовне зменшення розмірів зони інфаркту підтвердили результати всіх трьох методів вимірювання – оцінки абсолютного розміру зони некрозу за допомогою МРТ (золотий стандарт), оцінки відносного розміру зони некрозу за даними МРТ із нормалізацією за розміром зони ризику й оцінки на основі даних про концентрацію біомаркера некрозу міокарда (КК). Клінічна значущість сприятливих результатів, отриманих за допомогою передреперфузійного в/в введення метопрололу, додатково підтверджується даними про значно вищу ФВ ЛШ через тиждень після ІМпST у групі метопрололу, оскільки зниження ФВ ЛШ є сильним предиктором смертності в постінфарктних пацієнтів [12]. На думку авторів дослідження, в основі сприятливого ефекту в/в метопрололу на розмір зони інфаркту лежить зменшення тяжкості реперфузійного ушкодження [12]. Ця гіпотеза підтверджується результатами оцінки вторинної кінцевої точки ефективності – середнього розміру зони інфаркту в підгрупі пацієнтів з оклюзованою коронарною артерією (кровотік 0–1 ступеня за TIMI) перед ЧКВ, який під впливом в/в метопрололу зменшився сильніше, ніж середній розмір зони інфаркту в загальній досліджуваній вибірці. Також відповідно до цієї гіпотези в підгрупі пацієнтів із прохідною коронарною артерією (кровотік 2–3 ступеня за TIMI) перед ЧКВ розмір зони інфаркту під дією в/в метопрололу практично не зменшився порівняно з контрольною групою, хоча невелика кількість пацієнтів у цій підгрупі не дає змоги зробити однозначний висновок [12].
Висновки Розмір зони некрозу є основним фактором, який визначає рівень смертності серед постінфарктних пацієнтів, що робить зменшення об'єму некротизованого міокарда основною терапевтичною метою при ІМпST. Згідно з результатами дослідження METOCARD-CNIC (зменшення розміру зони інфаркту на 20% у загальній вибірці й на 23% у підгрупі пацієнтів із повною або практично повною обструкцією коронарної артерії перед ЧКВ [0–1 ступінь за TIMI]), в досягненні цієї мети може допомогти в/в введення метопрололу тартрату – недорогого препарату, вже схваленого для лікування ІМпЅТ, якщо вводити його перед процедурою реперфузії міокарда.
Список літератури знаходиться в редакції
Автор огляду Микола Горін Medicine Review 2024; 4 (77): 30 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2026. Усі права захищені.
|
мапа сайту корисні посилання |