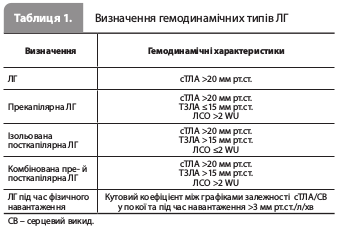
Настанова ESC/ERS (2022) з діагностики й лікування легеневої гіпертензії: стислий огляд основних змін порівняно з попередньою редакцією документаНа конгресі Європейського товариства кардіологів (ESC) 2022, який відбувся в серпні, була представлена настанова з діагностики й лікування легеневої гіпертензії (ЛГ), яка стала першим оновленням версії документа, випущеної у 2015 р. Нова редакція настанови є результатом спільної роботи експертів ESC і Європейського респіраторного товариства (ERS) і схвалена Міжнародним товариством з трансплантації серця й легенів та Європейською мережею клінік, що спеціалізуються на рідкісних респіраторних захворюваннях. Представлені рекомендації враховують усі доказові дані, отримані на цей час, призначені для широкого кола лікарів, але особливо будуть корисними для кардіологів і пульмонологів. Основні зміни порівняно з редакцією настанови від 2015 р. стисло представлені в цьому огляді. 1) Однією з найважливіших змін у новій редакції настанови стало оновлення визначень гемодинамічних типів ЛГ: тепер основним критерієм діагностики ЛГ є середній тиск у легеневій артерії (сТЛА) >20 мм рт.ст. Також у документі зазначено, що до визначення прекапілярної ЛГ необхідно включити такі показники, як легеневий судинний опір (ЛСО, пороговий рівень – 2 одиниці Вуда [WU]) і тиск заклинювання легеневої артерії (ТЗЛА), оскільки саме вони дають змогу відрізняти випадки підвищення тиску в легеневій артерії (ТЛА), спричинені захворюваннями легеневих судин, від тих, що є наслідком захворювань лівих відділів серця, посиленого легеневого кровотоку або підвищення внутрішньогрудного тиску (табл. 1). 2) Експерти ESC спростили основну схему діагностики ЛГ, розробивши трьохетапний алгоритм: 1-й етап – виникнення підозри на ЛГ у лікарів первинної ланки, 2-й – виявлення ознак ЛГ під час ехокардіографії (ЕхоКГ) і 3-й – підтвердження діагнозу за допомогою катетеризації правих відділів серця в центрі ЛГ. У тексті настанови також подано тривожні ознаки, пов'язані з найгіршими наслідками ЛГ, у разі виявлення яких рекомендується негайне направлення пацієнта до центру ЛГ (рис. 1). 3) Важливим доповненням стала стратегія скринінгу легеневої артеріальної гіпертензії (ЛАГ) у пацієнтів із системним склерозом (ССк) і осіб зі спадковою ЛАГ (сЛАГ), розроблена на підставі результатів опублікованих когортних досліджень і спрямована на скорочення часу від появи симптомів до постановки діагнозу ЛАГ. Комплексний підхід до скринінгу, здатний забезпечити більш ранню діагностику, включає такі етапи: 1. Скринінгове обстеження безсимптомних пацієнтів із групи високого ризику (пацієнти з груп із високою поширеністю ЛГ або груп, у яких наявність ЛГ суттєво впливає на можливість проведення пропонованого втручання), зокрема осіб із ССк (поширеність ЛГ 5-19%), носіїв мутації BMPR2 (14–42%), родичів першого ступеня спорідненості пацієнтів із сЛАГ, а також пацієнтів, які проходять обстеження перед трансплантацією печінки (2–9%); 2. Раннє виявлення пацієнтів із клінічними проявами ЛГ у групах підвищеного ризику, пов’язаного з наявністю таких захворювань, як портальна гіпертензія, ВІЛ-інфекція й хвороби сполучної тканини, окрім ССк (у цих групах через меншу поширеність ЛГ не показане скринінгове обстеження безсимптомних пацієнтів);

3. Застосування популяційних стратегій шляхом упровадження методик раннього виявлення ЛГ у клініках, що спеціалізуються на спостереженні за пацієнтами після тромбоемболії легеневої артерії (ТЕЛА) і лікуванні задишки, а також серед пацієнтів із групи ризику, виявлених в інших медичних закладах за результатами попередніх обстежень. Скринінгове обстеження визначається як систематичне застосування тестів у безсимптомних осіб із підвищеним ризиком ЛГ. Скринінгові тести включають аналізи крові на біомаркери (наприклад, N-кінцевий фрагмент попередника мозкового натрійуретичного пептиду [NT-proBNP]), електрокардіографію (ЕКГ), ЕхоКГ, оцінку функції зовнішнього дихання (дифузійна спроможність легень за монооксидом вуглецю [DLCO] і відношення форсованої життєвої ємності [ФЖЄЛ] до DLCO), а також тестування з фізичним навантаженням, зокрема кардіопульмональний навантажувальний тест (КПНТ). 4) Автори настанови зробили акцент на необхідності привернення уваги клініцистів до своєчасного виявлення пацієнтів із хронічною тромбоемболічною ЛГ (ХТЕЛГ). У документі зазначено, що в деяких пацієнтів діагноз ХТЕЛГ може бути поставлений із запізненням, оскільки спочатку клінічна ситуація помилково класифікується як гостра ТЕЛА. У зв'язку з цим експерти не рекомендують проводити рутинне спостереження за пацієнтами після ТЕЛА за допомогою методів візуалізації легеневих судин, але пропонують переоцінювати результати початкової візуалізації, використаної для діагностики гострої ТЕЛА, на наявність ознак ХТЕЛГ. Рекомендованим методом обстеження при підозрі на ХТЕЛГ є ЕхоКГ. 5) Після перевірки в кількох реєстрових дослідженнях було уточнено модель оцінки ризику ЛАГ із поділом пацієнтів на три групи ризику (низький, проміжний і високий ризик смерті протягом року), призначену для використання під час постановки діагнозу ЛАГ. У таблицю з критеріями ризику додали прогностичні індикатори, визначені з використанням магнітно-резонансної томографії (МРТ) серця й ЕхоКГ, що підвищує роль неінвазивних оцінок у діагностиці ЛАГ (табл. 2).

6) При подальшому спостереженні за пацієнтами з ЛАГ запропоновано використовувати чотирирівневу модель оцінки ризику з поділом групи проміжного ризику на групу з проміжним високим і групу з проміжним низьким ризиком (табл. 3). Наведені в таблиці 3 оцінки (функціональний клас за класифікацією Всесвітньої організації охорони здоров'я [ВООЗ], тест із 6-хвилинною ходьбою, BNP/NT-proBNP) вважають основними обстеженнями для стратифікації ризику; за потреби їх можна доповнити іншими оцінками, зокрема візуалізацією правих відділів серця та вимірюванням гемодинамічних показників. До того ж, як під час первинної діагностики ЛГ, так і під час подальшого спостереження необхідно враховувати індивідуальні параметри пацієнтів, зокрема вік, стать, супутні захворювання, тип ЛГ і ниркову функцію. Також надані рекомендації щодо термінів проведення різних оцінок у періоді спостереження за пацієнтами з ЛАГ (табл. 4).


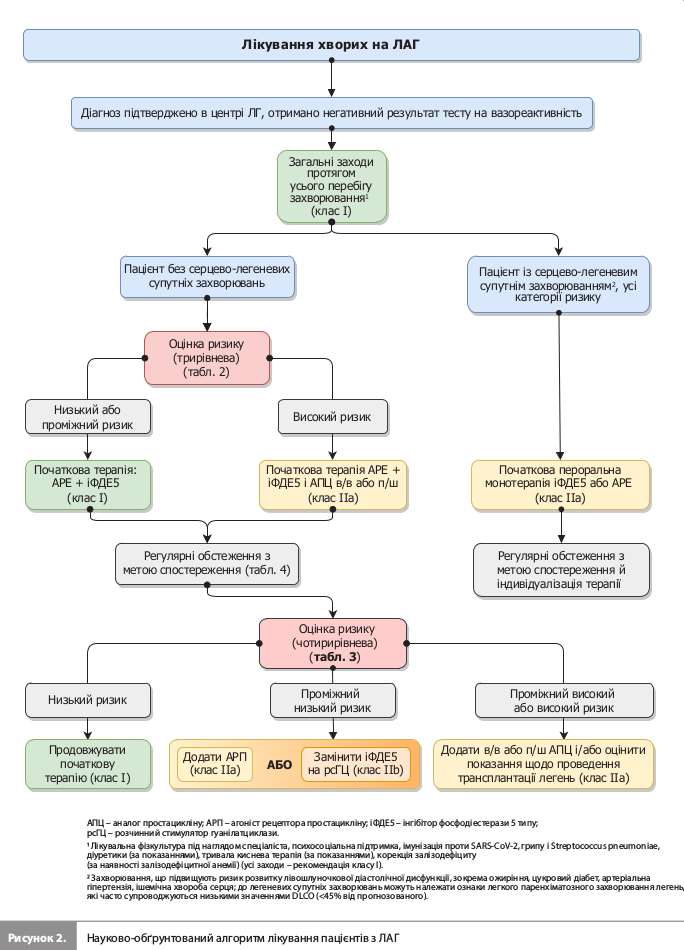
7) У новій редакції настанови представлено спрощений алгоритм лікування ЛАГ з акцентом на оцінці ризику, супутніх серцево-легеневих захворюваннях і цілях лікування. Як стандартний підхід указано початкову комбіновану терапію та ескалацію терапії на етапі подальшого спостереження (у відповідних випадках). Цей алгоритм може використовуватися для лікування пацієнтів з ідіопатичною, спадковою, медикаментозною ЛАГ і ЛАГ, пов'язаною із системними захворюваннями сполучної тканини (рис. 2).
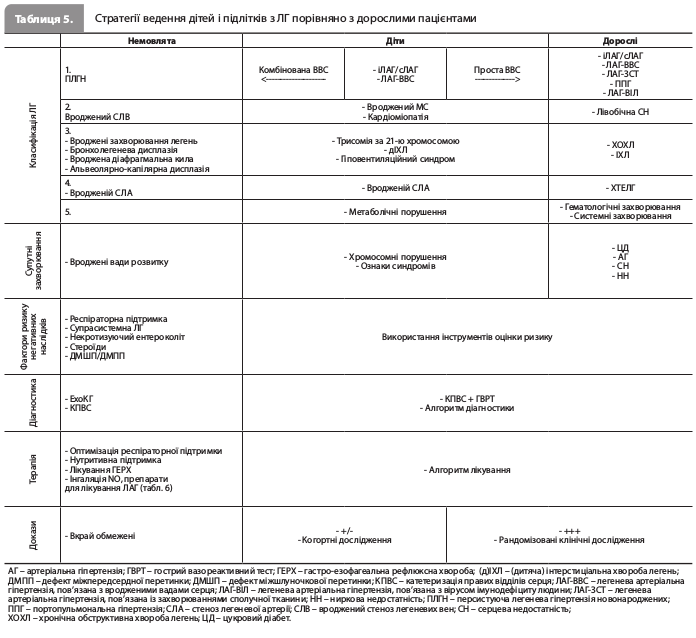
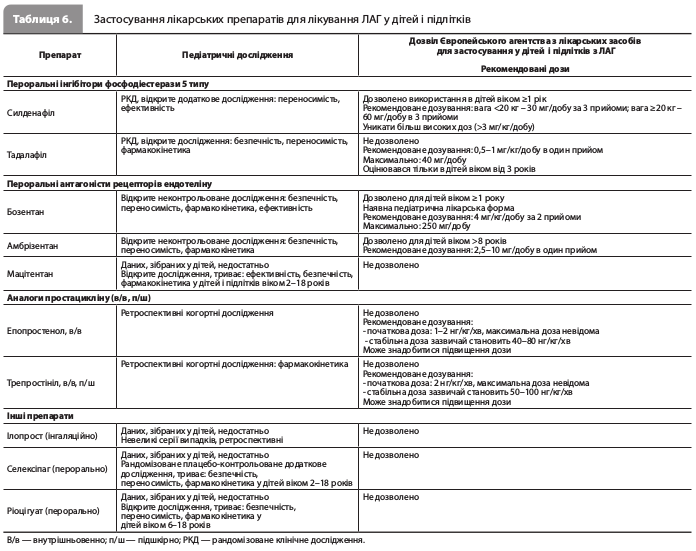
8) Експерти ESC представили результати розробки стратегій надання допомоги педіатричним пацієнтам з ЛГ. Засновані на стратифікації ризику й відповіді на лікування, стратегії терапії та спостереження за дітьми й підлітками з ЛАГ екстраполювали зі стратегій, що застосовуються в дорослих пацієнтів, і адаптували з урахуванням віку (табл. 5).
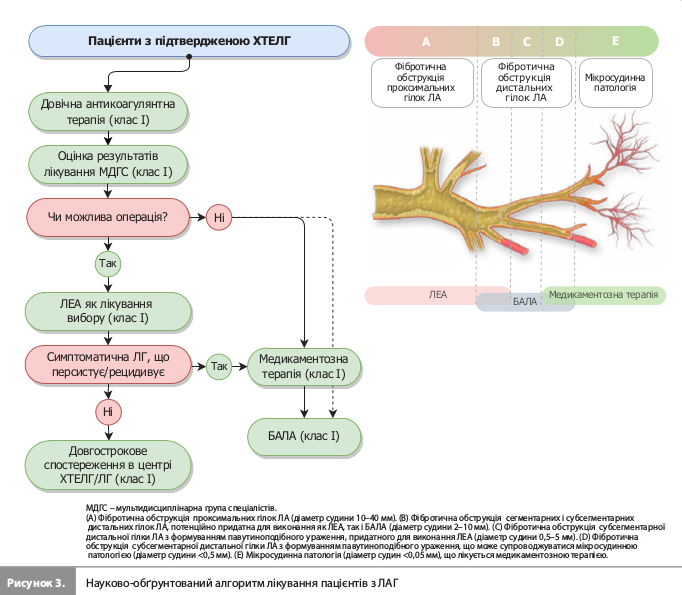
9) Оновлено рекомендації з ведення ЛАГ з урахуванням статі пацієнта, зокрема рекомендації для жінок дітородного віку щодо контрацепції та ведення вагітності. Зроблено акцент на інформування пацієнтки й спільне ухвалення рішень. Крім того, на основі сприятливих результатів досліджень оновлено рекомендації щодо програм реабілітації та лікувальної фізкультури при ЛГ. 10) Наведено нове гемодинамічне визначення тяжкої ЛГ у пацієнтів із захворюваннями легень. У рекомендаціях ESC/ERS з діагностики й лікування ЛГ від 2015 року критеріями важкої ЛГ були сТЛА >35 мм рт.ст. або сТЛА ≥25 мм рт.ст. при СІ <2,5 л/хв/м2. Однак два нещодавні дослідження показали, що ЛСО >5 WU є кращим критерієм для прогнозування гіршого прогнозу в пацієнтів з ЛГ, асоційованою з хронічною обструктивною (ХОХЛ) або інтерстиціальною (ІХЛ) хворобою легень. На підставі цих даних у чинній настанові порогом, що розділяє тяжку й нетяжку ЛГ, є ЛСО 5 WU (нетяжка ЛГ – ЛСО ≤5 WU, тяжка – ЛСО >5 WU). Пацієнти із захворюваннями легень і тяжкою ЛГ мають гірші результати, ніж пацієнти з нетяжкою ЛГ, що свідчить про клінічне значення таких відмінностей за ЛСО. Втім слід зазначити, що навіть нетяжка ЛГ при захворюваннях легень негативно впливає на клінічну картину й виживаність, а також пов'язана зі збільшенням ризику госпіталізацій. 11) Уперше надано рекомендацію щодо медикаментозної терапії ЛГ 3 групи (ЛГ, пов'язана із захворюваннями легень та/або гіпоксією), що ґрунтується на сприятливих результатах одного рандомізованого клінічного дослідження за участю пацієнтів з ІХЛ, у якому вивчався інгаляційний трепростиніл (дослідження INCREASE фази 3). Препарат у цільовій дозі 72 мкг чотири рази на день застосовували 326 пацієнтів з ЛГ, асоційованою з ІХЛ (діагноз ЛГ підтверджували результатами катетеризації правих відділів серця впродовж року до включення в дослідження). На 16-му тижні інгаляційний трепростиніл поліпшив скоригований на плацебо показник дистанції 6-хвилинної ходьби на 31 м. Також спостерігалося зменшення рівня NT-proBNP і зниження частоти клінічного погіршення перебігу захворювання, що було зумовлено меншою часткою пацієнтів зі зменшенням дистанції 6-хвилинної ходьби на >15% порівняно з вихідним рівнем у групі трепростинілу. На підставі цих результатів було створено рекомендацію щодо використання інгаляційного трепростинілу в пацієнтів із тяжкою ЛГ, пов'язаною з ІХЛ (рекомендація класу IIb, застосування препарату може розглядатися). 12) Запроваджено поняття хронічної тромбоемболічної хвороби легень (ХТЕХЛ) з ЛАГ або без ЛАГ, що дає змогу проводити подальші дослідження розвитку захворювання й ведення таких пацієнтів за відсутності ЛАГ. Критеріями ХТЕХЛ вважають наявність клінічних проявів, невідповідних їм дефектів перфузії під час вентиляційно-перфузійної сцинтиграфії та ознак хронічних організованих фібринових тромбів на КТ-ангіографії легеневих артерій або цифровій субтракційній ангіографії після щонайменше трьох місяців терапевтичної антикоагуляції. 13) Для лікування ХТЕЛГ запропоновано змінений мультимодальний алгоритм лікування, який передбачає проведення хірургічного втручання (легенева ендартеректомія, ЛЕА), застосування медикаментозної терапії ЛГ і виконання балонної ангіопластики легеневої артерії (БАЛА) (рис. 3).
З повною версією настанови англійською мовою можна ознайомитися на офіційному сайті ESC за адресою: www.escardio.org.
Список літератури знаходиться в редакції
Автор огляду Олена Грибова Medicine Review 2022; 4 (67): 22 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2026. Усі права захищені.
|
мапа сайту корисні посилання |