Вплив моксонідину на рівні нейропептиду Y у пацієнтів з артеріальною гіпертензією та різною масою тіла: результати проспективного клінічного дослідженняПротягом останніх десятиліть поширеність ожиріння серед жителів західних країн демонструвала прогресуюче зростання, що у результаті досягло показників, притаманних епідемії [1]. Зайва вага, доведено пов'язана з меншою тривалістю життя в основному через розвиток серцево-судинних (СС) ускладнень, цукрового діабету (ЦД) 2 типу та ракових пухлин [2], майже у 60–70% випадків супроводжується підвищеним рівнем артеріального тиску (АТ), що додатково збільшує рівень СС ризику [1]. Сучасна наука веде розробку ефективних методів боротьби з ожирінням за різними напрямами, одним з яких є пошук терапевтичних цілей і біомаркерів, які можуть бути використані для оцінки прогностичного ефекту доступних стратегій терапії ожиріння й пов'язаних з ним СС захворювань (ССЗ) та факторів СС ризику, включно з артеріальною гіпертензією (АГ). Завдяки такій роботі було виявлено кілька механізмів, що відповідають за зв'язок між ожирінням і АГ, у тому числі діючі через регуляцію тонусу симпатичної нервової системи (СНС) [3,4], а також низку регуляторів симпатичного тонусу, зокрема анорексигенні й орексигенні нейропептиди, такі як лептин і нейропептид Y (NPY) відповідно, які, мабуть, роблять внесок у патогенез АГ, пов’язаної з ожирінням [5]. NPY є одним з найпоширеніших низькомолекулярних нейропептидів, основний біологічний ефект якого полягає в центральному пригніченні вивільнення трансмітера із закінчень симпатичних і парасимпатичних нервів та в периферичній індукції вазоконстрикції [6]. Ці ефекти NPY реалізуються за допомогою взаємодії зі специфічними рецепторами і виявляються у розвитку артеріальної гіпотензії, гіпотермії, пригніченні дихання, ліполізі за рахунок центральних механізмів, а також у звуженні мозкових судин, ліпогенезі, розвитку АГ і атеросклерозу – завдяки периферійним ефектам [7–9]. Попередник анорексигену адипокіну лептин знижує масу тіла за допомогою інгібування NPY, що призводить до зростання витрачання енергії. Однак прогресуюче ожиріння характеризується феноменом «лептинорезистентності», аналогічним до інсулінорезистентності при ЦД 2 типу [10]. Пов’язане з резистентністю до лептину підвищення рівня NPY у пацієнтів з ожирінням викликає посилений викид катехоламінів з подальшим підвищенням АТ і частоти серцевих скорочень (ЧСС) [11–13] – це підтверджується результатами досліджень, які показали, що рівні циркулюючого NPY у пацієнтів з АГ і надмірною вагою/ожирінням перевищують такі в осіб з нормальною масою тіла (МТ) та осіб з нормальним рівнем АТ [14]. Отже, терапевтичні стратегії, спрямовані на зниження рівня NPY, можуть виявитися корисними для профілактики ожиріння й пов'язаних з ним супутніх захворювань, таких як АГ і атеросклероз. Одним з лікарських препаратів, здатних впливати на рівні NPY, є моксонідин – антигіпертензивний препарат центральної дії, що селективно інгібує імідазолінові рецептори підтипу 1 у довгастому мозку [15]. Як показали експерименти на тваринах, крім антигіпертензивних властивостей моксонідин має сприятливий вплив на метаболізм, у тому числі на обмін глюкози, покращуючи її гомеостаз і знижуючи резистентність до інсуліну, МТ та рівень ліпідів, що робить препарат потенційно корисним у терапії пов'язаної з ожирінням АГ та інших хронічних захворювань, що супроводжують ожиріння [16–18]. Однак, незважаючи на виявлене в дослідженнях на щурах зниження активності центрального синтезу й вивільнення NPY під дією моксонідину [19], вплив препарату на концентрацію NPY у сироватці крові людини тривалий час залишався не вивченим, аж до публікації дослідження, проведеного групою грецьких учених Karlafti et al. [20]. Основною метою цього дослідження була оцінка впливу моксонідину на рівні NPY у сироватці крові в пацієнтів з АГ, а також порівняльна оцінка впливу моксонідину на кардіометаболічні маркери й інші параметри тонусу СНС у пацієнтів з нормальною та надмірною МТ. Результати дослідження стисло представлені в цій статті.
Дизайн дослідження Karlafti et al. У це проспективне спостережне дослідження було зараховано 90 пацієнтів, які раніше не отримували лікування, з АГ 1 (систолічний АТ [САТ] 140–159 мм рт.ст., діастолічний АТ [ДАТ] 90–99 мм рт.ст.) або 2 (САТ 160–179 мм рт.ст., ДАТ 100–109 мм рт. ст.) ступеня віком 25–75 років з показаннями до монотерапії АГ. Критеріями виключення були: приймання антигіпертензивних, протидіабетичних або гіполіпідемічних препаратів, а також наявність інших захворювань або станів, здатних вплинути на АТ, ЧСС, рівні катехоламінів і NPY, зокрема анемії, лихоманки, АГ 3 ступеня, ішемічної хвороби серця, перенесеного менше 6 місяців тому інфаркту міокарда або інсульту, серцевої недостатності, вторинної АГ, ЦД, патології щитоподібної залози або інших ендокринопатій, пов’язаних з ожирінням, вагітності, ниркової недостатності, зловживання алкоголем, злоякісних новоутворень, депресії та інших психічних захворювань, що впливають на рівні NPY. Усі учасники пройшли клінічне обстеження, лабораторні аналізи (загальний аналіз крові та сечі, біохімічний аналіз крові, аналіз крові на NPY, аналізи на рівні білка, адреналіну, норадреналіну, ванілілмигдальної кислоти [ВМК] у добовій сечі й аналіз на гормони щитовидної залози), а також УЗД надниркових залоз/нирок і серця. Протягом 15 днів до збору зразків для аналізу на NPY з раціону учасників виключали такі продукти, як кава, чай, какао, банани, цитрусові, горіхи, ваніль, а також деякі лікарські препарати, зокрема метилдопу, леводопу, корбідопу, резерпін, піридоксин, ацетилсаліцилову кислоту. Усі пацієнти отримували консультацію щодо дієти й фізичних навантажень. На початковому рівні розраховували індекс маси тіла (ІМТ), за допомогою якого всіх учасників розділили за трьома групами: 1) з нормальною МТ (ІМТ <25 кг/м2); 2) з надмірною вагою (ІМТ >25 кг/м2, але <30 кг/м2) та 3) з ожирінням (ІМТ ≥30 кг/м2). Після початкового обстеження всі учасники отримували перорально 0,6 мг моксонідину 1 раз на добу протягом 12 тижнів, а потім проходили повторне обстеження [20]. Результати оцінки безперервних змінних були представлені у вигляді середнього значення ± стандартне відхилення (СВ). На статистичну значущість порівнянь результатів усіх аналізів і вимірів вказувало значення р < 0,05 [20].
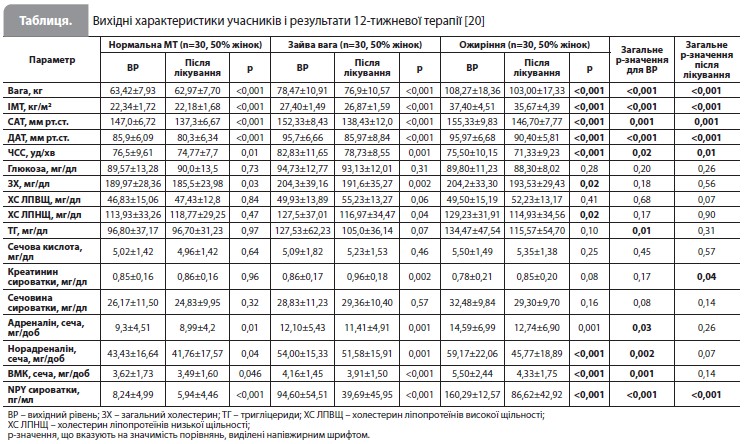

Результати дослідження Karlafti et al. Аналіз основних характеристик учасників дослідження (табл.) показав відсутність суттєвих відмінностей між досліджуваними групами за показниками середнього віку (нормальна МТ: 49,80±11,29 року, надмірна вага: 47,90±12,67 року, ожиріння: 46,47±11,15 року, р=0,55). Водночас були виявлені значущі міжгрупові відмінності за показниками ЧСС, САТ і ДАТ як на початку, так і в кінці дослідження, а також за рівнями тригліцеридів, адреналіну, норадреналіну й ВМК у сечі – на початку дослідження (табл.). Групи були зіставні за показниками загального аналізу крові, які залишалися незмінними після 12 тижнів лікування [20].
Як і очікувалося, у всіх трьох досліджуваних групах 12-тижневе приймання моксонідину привело до зниження САТ, ДАТ, ЧСС та ІМТ. Додатково відзначався сприятливий ефект на рівні загального холестерину в крові й рівні адреналіну, норадреналіну та ВМК у добовій сечі. Важливою зміною було виражене зниження рівня NPY у сироватці, що спостерігалося у всіх групах учасників, при цьому більш виражене середнє зниження показника відзначалося в групах з надмірною вагою й ожирінням порівняно з групою пацієнтів з нормальною МТ (табл.). Цікаво, що після лікування з’явилася позитивна кореляція між САТ/ДАТ і рівнями NPY у сироватці, яка була відсутня на початковому рівні [20].
Обговорення результатів Дослідження Karlafti et al. є першим дослідженням, у якому вивчався вплив моксонідину на рівень NPY у сироватці крові в людей з АГ і різними значеннями ІМТ. Було показано, що 12-тижнева терапія моксонідином у дозі 0,6 мг на добу сприяє значному зниженню концентрації циркулюючого NPY у всіх досліджуваних групах, незалежно від віку й статі пацієнтів, на додаток до достовірного зниження показників САТ і ДАТ, ЧСС, ІМТ, рівнів атерогенних ліпідів у сироватці, а також рівнів катехоламінів та їх метаболітів у добовій сечі. Ці результати узгоджуються з даними про фізіологічні й патофізіологічні ефекти NPY, а також з інформацією із клінічних досліджень моксонідину, який використовувався як монотерапія або в складі комбінованої терапії у пацієнтів з ожирінням, АГ, метаболічним синдромом [21–24] й інсулінорезистентністю [25], у яких було показано, що моксонідин на додаток до зниження рівня АТ і ЧСС покращує параметри метаболічного контролю, такі як МТ й ІМТ, а також ліпідний профіль крові [21–25]. У той же час у дослідженні Karlafti et al. було вперше зафіксовано зниження рівня NPY у пацієнтів з нормальною МТ, надмірною вагою та ожирінням, які отримували моксонідин, що може бути одним із шляхів реалізації терапевтичних ефектів моксонідину, в тому числі – зниження рівнів атерогенних ліпідів [26]. Отже, отримані результати підтверджують потенційну користь застосування моксонідину для корекції АГ у підгрупах пацієнтів з проявами метаболічного синдрому й підтримують його використання в складі комбінованої терапії, особливо у разі резистентної АГ [27].
Висновок У дослідженні Karlafti et al. моксонідин проявив себе як ефективний препарат для лікування пацієнтів з АГ і надмірною вагою/ожирінням, при цьому отримані дані дозволяють вважати, що виявлені сприятливі кардіометаболічні ефекти препарату можуть бути опосередковані зниженням рівнів NPY унаслідок пригнічення активності симпатичної нервової системи. Роль моксонідину в регуляції пов'язаної з ожирінням АГ й енергетичного балансу потребує подальшого вивчення в більш масштабних клінічних дослідженнях.
Список літератури знаходиться в редакції
Автор огляду Віктор Мицьо Medicine Review 2022; 2 (65): 21 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2025. Усі права захищені.
|
мапа сайту корисні посилання |