Нарушения углеводного обмена и антигипертензивная терапия. Исследование STARОбзор исследования G. Bakris, M. Molitch, A. Hewkin, M. Kipnes, P. Sarafidis, K. Fakouhi, P. Bacher, J. Sowers. STAR investigators. Differences in glucose tolerance between fixed(dose antihypertensive drug combinations in people with metabolic syndrome. Diabetes Care 2006, 29: 2592-2597 Комбинированная терапия занимает в лечении артериальной гипертензии (АГ) особое место. В большинстве случаев монотерапии антигипертензивными препаратами, рекомендованными для лечения АГ, недостаточно для достижения целевых значений артериального давления (АД). Это нередко касается даже самых легких, не осложненных сопутствующими заболеваниями и факторами риска случаев АГ. Наличие различных факторов риска и сопутствующих заболеваний существенно повышает требования к антигипертензивной терапии: таким пациентам обычно необходимы более интенсивные схемы лечения, комбинирование двух и более препаратов с разными механизмами действия, иногда и достижение более низких целевых уровней АД. Особенно это актуально по отношению к факторам риска и заболеваниям дисметаболического характера (дислипидемия, гиперурикемия, нарушенная толерантность к глюкозе, инсулинорезистентность, сахарный диабет и пр.). Эти и другие нарушения липидного и углеводного обмена сопровождают АГ в значительной доле случаев, усугубляют состояние и прогноз пациента и тем самым обусловили возникновение и широкое обсуждение такого понятия, как «метаболический синдром». Ввиду более высокого совокупного кардиоваскулярного риска наличие метаболического синдрома требует особого подхода к терапии АГ. При выборе оптимальной антигипертензивной терапии должны учитываться и необходимость более строгого контроля АД (так, при наличии сахарного диабета целевые уровни АД ниже, чем в общей популяции лиц с АГ), и отсутствие неблагоприятных метаболических эффектов у использующихся антигипертензивных препаратов, и, по возможности, наличие целенаправленных благоприятных метаболических эффектов у таких лекарственных средств. Согласно рекомендациям ESH/ESC по лечению АГ (2007), при наличии АГ на фоне метаболического синдрома лечение следует начинать с препарата, который уменьшает риск развития сахарного диабета [1]. В связи с этим в качестве препаратов первой линии у этой категории пациентов рассматриваются блокаторы ренин-ангиотензин-альдостероновой системы (РААС), то есть ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина II, к которым при необходимости комбинированной терапии добавляются антагонист кальция или тиазидный диуретик. Ингибиторы РААС предпочтительны у данной категории пациентов, что подтверждается результатами ряда рандомизированных клинических исследований, продемонстрировавших, что применение этих препаратов способствует снижению риска сахарного диабета [2-5], а также оказывает существенный органопротективный эффект. Однако ввиду недостаточного количества доказательных данных в настоящее время не даются строгие рекомендации относительно применения антигипертензивных препаратов у всех пациентов с метаболическим синдромом и АГ, особенно в тех случаях, когда речь идет о субклинических метаболических нарушениях (например, нарушении толерантности к глюкозе). Исследования, посвященные изучению данного вопроса, имеют особое значение для постепенного формирования оптимальных клинических стратегий в практике ведения больных с АГ на фоне метаболических нарушений. В связи с этим обращают на себя внимание результаты недавно завершившегося исследования STAR (Study of Trandolapril-verapamil And insulin Resistance), в котором было показано, что у больных АГ на фоне нарушенной толерантности к глюкозе терапия фиксированной комбинацией верапамила замедленного высвобождения (slow release, SR) и трандолаприла по сравнению с сочетанием лозартана и гидрохлортиазида в большей степени уменьшала риск развития диабета и улучшала показатели углеводного обмена [7]. Предпосылки Что послужило основанием для изучения комбинации верапамила и трандолаприла? Комбинированная антигипертензивная терапия, включающая ингибитор РААС и блокатор кальциевых каналов, в последние годы приобретает все большую популярность в связи с накопившимися доказательными данными, свидетельствующими о высокой эффективности и безопасности такого сочетания препаратов. Подобная комбинация позволяет хорошо контролировать АГ у значительного количества пациентов, имеет благоприятные метаболические эффекты и доказанные органопротективные свойства. Преимущества различных комбинаций ингибиторов РААС и блокаторов кальциевых каналов неоднократно демонстрировались в различных клинических исследованиях (HOT, ASCOT, ALPINE, NICE-Combi и др.). Особое внимание ученых в последнее время привлекает комбинация ингибитора АПФ трандолаприла и блокатора кальциевых каналов верапамила. В крупном исследовании INVEST [6] применение этой комбинации обусловливало уменьшение риска развития новых случаев сахарного диабета на 14-23% (в зависимости от дозы), а также достоверное снижение экскреции альбумина с мочой, то есть нефропротекторный эффект, по сравнению с комбинацией атенолола и гидрохлортиазида (при сходном антигипертензивном действии). Учитывая эти данные и результаты ряда других испытаний, свидетельствующие о способности комбинации ингибитора АПФ и блокатора кальциевых каналов снижать риск развития сахарного диабета, американские ученые G. Bakris, M. Molitch, A. Hewkin, M. Kipnes, P. Sarafidis, K. Fakouhi, P. Bacher и J. Sowers спланировали и провели исследование, посвященное сравнению комбинации трандолаприл + верапамил SR с комбинацией лозартан + гидрохлортиазид в контексте метаболических эффектов антигипертензивной терапии [7]. Как известно, гидрохлортиазид является одним из наиболее часто используемых препаратов в антигипертензивных комбинациях. Однако следует ли рассматривать этот препарат в качестве средств базисной терапии при наличии метаболических нарушений, в частности нарушенной толерантности к глюкозе? В ходе целого ряда клинических исследований продемонстрирована способность тиазидных диуретиков повышать риск развития сахарного диабета [4, 6, 8-14]. И на сегодняшний день неизвестно, насколько оправдана комбинация ингибитора РААС с гидрохлортиазидом с точки зрения метаболических нарушений, то есть компенсируется ли неблагоприятное влияние гидрохлортиазида на метаболизм одновременным назначением метаболически положительно воздействующего ингибитора РААС. Авторы исследования [7] предположили, что, поскольку верапамил SR уменьшает сердечно-сосудистый риск в такой же степени, как и гидрохлортиазид, но при этом является метаболически нейтральным препаратом, комбинация трандолаприл + верапамил SR будет лучше влиять на глюкозотолерантность пациентов с АГ и метаболическим синдромом по сравнению с комбинацией лозартан + гидрохлортиазид. Таким образом, целью исследования STAR [7] было сравнение комбинации ингибитора АПФ (трандолаприла) и недигидропиридинового антагониста кальциевых каналов (верапамила SR) с комбинацией блокатора рецепторов ангиотензина II (лозартана) и тиазидного диуретика (гидрохлортиазида) у больных АГ с метаболическим синдромом, в частности – влияние обеих схем комбинированной антигипертензивной терапии на уровень толерантности к глюкозе и риск развития новых случаев сахарного диабета. Материалы и методы STAR представляло собой многоцентровое проспективное рандомизированное открытое исследование со слепой оценкой результатов. «Отмывочный» период продолжался 4 нед, при этом ранее назначенная гипотензивная терапия отменялась. Однако если на фоне отмены лечения диастолическое АД было ≥ 100 мм рт. ст. и/или систолическое АД ≥ 160 мм рт. ст., пациентам назначался клонидин (клофелин) (0,1 мг дважды в день). После «отмывочного» периода пациенты были рандомизированы на две группы. Участникам 1-й группы назначали фиксированную комбинацию трандолаприла (2 мг) и верапамила замедленного высвобождения (180 мг) один раз в сутки. Участники 2-й группы получали фиксированную комбинацию лозартана (50 мг) и гидрохлортиазида (12,5 мг) один раз в сутки. Если через 4 нед после начала лечения не удавалось достичь целевого уровня АД (систолическое АД <130 мм рт. ст.), то дозы антигипертензивных препаратов увеличивали: в 1-й группе до 4 мг трандолаприла и 240 мг верапамила SR, во 2-й – до 100 мг лозартана и 25 мг гидрохлортиазида соответственно. Если и после этого целевой уровень АД не достигался, то в обеих группах в схему лечения добавляли клонидин. Всего было запланировано 52 нед наблюдения. Первые 12 нед пациенты посещали врача каждые 2 нед, в дальнейшем – раз в 4 месяца. Во время каждого визита у больных измеряли АД, оценивали основные жизненные функции, контролировали соблюдение режима терапии (на основе подсчета количества использованных таблеток), выясняли наличие побочных эффектов терапии. АД каждый раз измерялось трижды, в положении сидя; для анализа использовалось среднее значение. В начале исследования, а также на 12-й и 52-й неделях (при последнем визите) проводили пероральный глюкозотолерантный тест (ПГТТ), включающий определение гликемии и уровня инсулина крови до начала ПГТТ, на 30-й, 60-й и 120-й минутах, выполняли основные лабораторные анализы. В исследование включали пациентов старше 21 года с диагностированным метаболическим синдромом, который определялся следующими признаками: уровень глюкозы в крови натощак от 100 до 125 мг/дл; контролируемая АГ (систолическое АД <140 мм рт. ст.) при терапии двумя антигипертензивными средствами или систолическое АД 130-160 мм рт. ст. при монотерапии одним из антигипертензивных препаратов; наличие одного из следующих факторов – уровень холестерина липопротеидов высокой плотности (ХС ЛПВП) <40 мг/дл у мужчин, <50 мг/дл у женщин; уровень триглицеридов крови >150 мг/дл; окружность талии >40 дюймов (>102 см) у мужчин, >35 дюймов (>89 см) у женщин. В соответствии с установленными критериями исключения, в исследовании не принимали участие: 1) больные сахарным диабетом, принимающие более двух антигипертензивных препаратов; 2) пациенты со вторичной АГ; 3) пациенты, получающие нестероидные противовоспалительные препараты (в том числе и ингибиторы циклооксигеназы-2), ниацин в дозе >100 мг/сут либо петлевые диуретики; 4) лица с почечной недостаточностью (креатинин сыворотки >1,4 мг/дл и/или отношение альбумин/креатинин в моче >0,3). В качестве первичной конечной точки исследования было принято изменение уровня толерантности к глюкозе. Вторичными конечными точками исследования являлись: изменения уровня АД; частоты сердечных сокращений (ЧСС); уровня глюкозы натощак и после нагрузки глюкозой при проведении ПГТТ; развитие новых случаев сахарного диабета (определяемых по уровню глюкозы крови натощак ≥ 126 мг/дл либо через 2 ч после нагрузки глюкозой ≥ 200 мг/дл); изменение площади под кривой (AUC) глюкозы от 0 до 120-й минуты; изменение чувствительности к инсулину (определяемой по индексу QUICKI); изменение уровня гликозилированного гемоглобина; изменение липидного профиля; количество пациентов, достигших целевых уровней АД. В отдельной когорте пациентов определялись также изменения содержания С-реактивного протеина и суточного АД. У всех пациентов собирались сведения о побочных явлениях, возникших во время терапии; для оценки безопасности проводились также необходимые лабораторные исследования. Результаты Набор пациентов в исследование STAR продолжался с марта 2004 г. по сентябрь 2005 г. Всего было отобрано 276 больных из 30 амбулаторных центров и клиник, из которых 240 человек были рандомизированы для участия в исследовании. В 1-ю группу (трандолаприл + верапамил SR) вошли 119 пациентов, во 2-ю (лозартан + гидрохлортиазид) – 121. Полностью завершили 52-недельное исследование 77,5% пациентов (91 человек из 1-й группы и 95 – из 2-й). В обеих группах досрочный выход из исследования был одинаков: 24 пациента в 1-й группе, 23 – во 2-й. В большинстве случаев причиной преждевременного выхода больных из исследования стали серьезные побочные явления, однако 7 больных пришлось исключить по немедицинским причинам (данные наблюдения этих пациентов были утеряны в связи с ураганом «Катрина»). Обе группы были сравнимы по основным характеристикам. Женщин было несколько больше в 1-й группе (53,8%) и чуть меньше – во 2-й (48,8%). Средний возраст больных составлял 57,7±10,3 года в 1-й группе и 55,4±9,7 года – во 2-й. Большая часть пациентов принадлежали к белой расе (около 70%), остальные были преимущественно афроамериканцами с незначительным количеством азиатов. Средний индекс массы тела пациентов равнялся 95,7±21,8 кг в 1-й группе и 98,3±19,1 – во 2-й. Среднее систолическое АД в 1-й группе составляло 145,4±15,5 мм рт. ст., во 2-й – 146,7±16,7 мм рт. ст.; диастолическое – 86,4±10,1 и 88,2±9,4 мм рт. ст. соответственно. По другим параметрам обе группы также существенно не отличались друг от друга. Средняя продолжительность лечения составила 46,9±13,5 нед. Повышение дозы антигипертензивных препаратов в процессе исследования потребовалось большинству пациентов – 91 (76,5%) из 1-й группы и 89 (73,6%) из 2-й. Количество больных, которым впоследствии был добавлен в схему лечения клонидин, в обеих группах также достоверно не отличалось (56 и 44% соответственно). Первичная конечная точка Для оценки первичной конечной точки были обобщены данные 108 больных (91%) из 1-й группы и 107 (88%) – из 2-й. Анализ полученных данных показал, что результаты ПГТТ достоверно ухудшились во 2-й группе (лозартан + гидрохлортиазид) и остались на прежнем уровне в 1-й (трандолаприл + верапамил SR). Разница в уровне гликемии через 2 ч после нагрузки глюкозой между двумя группами к концу исследования составила 1,7±0,5 ммоль/л (р<0,001). Было обнаружено, что причиной тому является ухудшение результатов ПГТТ в группе лозартана/гидрохлортиазида – возрастание уровня гликемии после нагрузки глюкозой на +1,4±0,4 ммоль/л (р<0,001), в то время как в группе трандолаприла/верапамила SR не отмечено достоверных изменений этого показателя (–0,2±0,2 ммоль/л, р=0,329). Вторичные конечные точки Показатели углеводного обмена Разница в уровне гликемии через 2 ч после нагрузки глюкозой между двумя группами на 12-й неделе составляла 1,0±0,3 ммоль/л (р<0,001), а на 52-й неделе – 1,6±0,5 ммоль/л (р<0,001). Кроме того, отличался сам характер ответа на нагрузку глюкозой (рисунок). 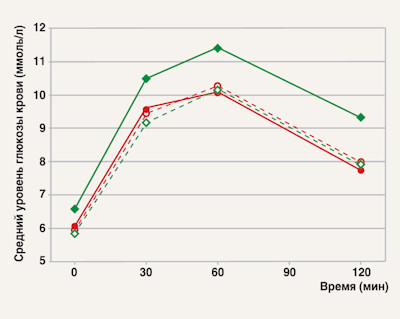 Рисунок. Результаты ПГТТ в группе
трандолаприла/верапамила SR (красным)
Уровень инсулина в крови к концу исследования также оказался более высоким в группе больных, получавших комбинацию лозартан + гидрохлортиазид. По результатам сравнения уровня глюкозы натощак также наблюдалась существенная разница между двумя группами на 12-й неделе (увеличение во 2-й группе, отсутствие существенных изменений в 1-й), однако к концу исследования эти различия исчезли. Соответствующим образом менялась чувствительность к инсулину – на 12-й неделе не изменилась в 1-й группе, несколько увеличилась во 2-й, но к концу исследования достоверных различий между группами снова не было. Новые случаи сахарного диабета регистрировались намного чаще во 2-й группе (лозартан + гидрохлортиазид), чем в 1-й (трандолаприл + верапамил SR). Так, уже к 12-й неделе диабетом заболели 20 пациентов из 93 (21,5%) во 2-й группе и всего 6 из 86 (7%) – в 1-й (р=0,007). Подобные результаты имели место и к концу исследования: во 2-й группе диабет развился у 25 больных из 94 (26,6%), в 1-й – у 10 из 91 (11%) (р=0,002). Средний уровень HbA1c был выше во 2-й группе как по результатам обследования на 12-й неделе, так и в конце исследования. Во 2-й группе также обнаружилось большее количество пациентов с HbA1c выше 7% к концу исследования: 9,6 vs 2,6% в 1-й группе (р=0,05). Наконец, для подгрупп больных, достигших целевых уровней АД на начальных дозах препаратов (трандолаприл 2 мг + верапамил SR 180 мг или лозартан 50 мг + гидрохлортиазид 12,5 мг соответственно), также выявлено снижение гликемии в 1-й группе (–1,04±1,99 ммоль/л) и повышение – во 2-й (+0,61±2,40 ммоль/л). Еще более заметной эта разница была у всех остальных пациентов, то есть в подгруппе больных, которым потребовалось назначение более высоких доз препаратов (трандолаприл 4 мг + верапамил SR 240 мг или лозартан 100 мг + гидрохлортиазид 25 мг соответственно): –0,01±2,67 ммоль/л в 1-й группе vs +1,65±4,56 ммоль/л во 2-й. Артериальное давление и ЧСС На момент окончания исследования не было обнаружено существенной разницы в величинах систолического и диастолического АД, а также ЧСС. Систолическое АД в 1-й и 2-й группах к концу исследования составляло 130,6±15,7 и 128,8±14,0 мм рт. ст. соответственно (р=0,179); диастолическое АД – 78,7±10,0 и 78,8±8,8 мм рт. ст. (р=0,605); ЧСС – 71,9±10,0 и 72,1±11,2 уд/мин (р=0,457). Хотя в середине исследования была отмечена определенная разница в количестве больных, достигших целевого АД (к 12-й неделе число таких пациентов составляло 58,9% во 2-й группе и 47,3% в 1-й, р=0,047, а к 26-й неделе – 59 и 46% соответственно, р=0,009), к концу исследования статистически значимой разницы уже не наблюдалось (49,6 и 60,8% соответственно, р=0,06). Не выявлено и различий по некоторым другим показателям, изучавшимся в отдельной когорте пациентов (n=32): среднему суточному систолическому и диастолическому АД, среднему дневному и ночному систолическому АД. Липиды и маркеры воспаления Авторы исследования не обнаружили статистически значимой разницы между 1-й и 2-й группами по показателям общего ХС (р=0,20), триглицеридов (р=0,36), ХС ЛПНП (р=0,24), ХС ЛПВП (р=0,13), С-реактивного белка (р=0,76). Побочные явления Частота развития побочных эффектов в исследуемых группах в целом была примерно одинакова (5% и более), хотя такие нарушения, как кашель и боль в конечностях, чаще имели место в 1-й группе (для кашля 6 vs 1% соответственно, р=0,035; для боли в конечностях 5 vs 0% соответственно, р=0,014). Количество серьезных побочных явлений было сравнимым в обеих группах (5 vs 6% соответственно). На протяжении исследования не зафиксировано ни одного случая летального исхода среди пациентов. Клинические и лабораторные показатели, которые использовались для оценки безопасности, не изменялись или изменялись незначительно. Так, не было отмечено статистически значимого изменения массы тела, скорости клубочковой фильтрации и др. Среди статистически значимых изменений следует лишь отметить небольшое повышение уровня калия в сыворотке крови (в конце исследования +0,01±0,38 vs –0,17±0,40 ммоль/л в 1-й и 2-й группах соответственно, р<0,001). Эти изменения, однако, не сказывались на клиническом состоянии пациентов. Не обнаружено также ассоциации между уровнем калия сыворотки и уровнями инсулина крови и гликемии. Обсуждение Авторы STAR [7] делают вывод, что полученные в ходе исследования данные продемонстрировали явные преимущества фиксированной комбинации ингибитора АПФ и недигидропиридинового блокатора кальциевых каналов у больных с АГ и метаболическим синдромом (по сравнению с комбинацией блокатора рецепторов ангиотензина II и тиазидного диуретика). Первая комбинация позволяет достигать целевых уровней АД так же хорошо, как и вторая, однако дает возможность избежать ухудшений углеводного обмена, которые характерны для терапии тиазидными диуретиками. Согласно полученным в исследовании результатам, в группе лозартан + гидрохлортиазид наблюдались достоверное ухудшение гликемии натощак и после нагрузки глюкозой (при ПГТТ), повышение уровня HbA1c и инсулинемии. Разница по этим показателям между группами имела место уже на 12-й неделе терапии и для большинства из них дополнительно возрастала к концу исследования. Авторы справедливо указывают на ряд ограничений проведенного исследования. Во-первых, оно не было двойным слепым и плацебо-контролируемым. Во-вторых, учитывались главным образом результаты «офисного» измерения АД; оценка изменений среднего суточного АД, среднего ночного и дневного АД осуществлена только в небольшой когорте пациентов. В-третьих, диагностика новых случаев сахарного диабета основывалась только на динамике лабораторных показателей. Наконец, дизайн исследования не предполагал оценки изменения кардиоваскулярного риска и сердечно-сосудистых исходов в зависимости от нарушений метаболизма. Тем не менее STAR представляет собой первое многоцентровое исследование, посвященное такой важной проблеме, как нарушения углеводного метаболизма в зависимости от разных комбинированных схем лечения АГ у больных с метаболическим синдромом. Его результаты подтвердили гипотезу о том, что тиазидные диуретики у больных с нарушенной толерантностью к глюкозе усугубляют патологию углеводного обмена даже в низких дозах и комбинирование их с высокой дозой блокатора рецепторов ангиотензина II не способно нивелировать этот неблагоприятный метаболический эффект. В исследовании STAR впервые показано, что присутствие блокатора РААС (даже в высоких дозах) не может в полной мере защитить пациента от нарушений углеводного обмена, обусловленных тиазидным диуретиком. При этом метаболические проблемы не коррелируют с антигипертензивной эффективностью препаратов: даже в когорте пациентов, достигших целевого уровня АД на начальных (низких) дозах лозартана и гидрохлортиазида (21%) и соответственно не требующих дальнейшего увеличения дозы лекарств, имело место существенное ухудшение гликемического контроля. При этом антигипертензивная активность и безопасность обеих изучаемых комбинаций была сравнима. Хотя по результатам STAR использование комбинации лозартана и гидрохлортиазида позволило большему количеству пациентов достичь целевых уровней АД к 12-й и 26-й неделям по сравнению с больными, принимающими комбинацию трандолаприла и верапамила SR, но это преимущество было характерно только для первой половины исследования, а к его окончанию оно исчезло. Выводы Дисметаболические факторы риска и субклиническое поражение органов-мишеней – частые явления у пациентов с АГ. Принятие решение относительно стратегии лечения во многом зависит от уровня совокупного риска. Ухудшение гликемического контроля в группе высокого риска развития сахарного диабета (у лиц с нарушенной толерантностью к глюкозе) на фоне антигипертензивной терапии представляет собой значительный повод для беспокойства, поскольку способствует развитию новых случаев сахарного диабета и повышению совокупного сердечно-сосудистого риска. Авторы исследования STAR [7] указывают на то, что использование комбинации ингибитора АПФ трандолаприла и антагониста кальция верапамила замедленного высвобождения у больных с АГ, нарушенной толерантностью к глюкозе и метаболическим синдромом минимизирует риск развития сахарного диабета при условии достаточно длительного приема. Что касается комбинации лозартан + гидрохлортиазид, то с окончательными выводами спешить не стоит: необходимы дальнейшие исследования, которые помогли бы уточнить «диабетогенность» гидрохлортиазида (с учетом различных доз), а также выяснить, существуют ли такие дозы блокаторов РААС, которые могли бы компенсировать неблагоприятные метаболические эффекты гидрохлортиазида. Специалисты подчеркивают [17], что во многом благодаря исследованию STAR в новых Европейских рекомендациях по АГ [1] появился раздел, в котором признается значимость метаболических эффектов антигипертензивной терапии. Литература: 1. Mancia G. et al. 2007 Guidelines for the Management of Arterial Hypertension. European Heart Journal 2007; 28: 1462-1536. 2. Opie J.H., Schall R. Old antihypertensives and new diabetes. J Hypertens 2004; 22: 1453-1458. 3. Abuissa H., Jones P.G., Marso S.P., O'Keefe J.H. Jr. Angiotensinconverting enzyme inhibitors or angiotensin receptor blockers for prevention of type 2 diabetes. A meta-analysis of randomized clinical trials. J Am Coll Cardial 2005; 46: 821-826. 4. Mancia G., Grassi G., Zanchetti A. New-onset diabetes and antihypertensive drugs. J Hypertens 2006; 24 (1): 3-10. 5. Aksnes T.A., Kjeldsen S.E., Mancia G. The effect of antihypertensive agents on new-onset diabetes mellitus: time to amend the guidelines? Am J Cardiovasc Drugs 2006; 6 (3): 139-47. 6. Cooper-DeHoff R., Cohen J.D., Bakris G.L. et al., the INVEST Investigators: Predictors of development of diabetes mellitus in patients with coronary artery disease taking antihypertensive medications (findings from the International VErapamil SR-Trandolapril Study [INVEST]). Am J Cardiol 2006; 98: 890-894. 7. G. Bakris, M. Molitch, A. Hewkin et al. STAR investigators. Differences in glucose tolerance between fixed-dose antihypertensive drug combinations in people with metabolic syndrome. Diabetes Care 2006; 29: 2592-2597. 8. Sarafidis P., Bakris G.L. Antihypertensive therapy and the risk of newonset diabetes. Diabetes Care 2006; 29: 1167-1169. 9. Andersson O.K., Gudbrandsson T., Jamerson K. Metabolic adverse effects of thiazide diuretics: the importance of normokalemia. J Intern Med 1991; Suppl 735: 89-96. 10. Plavinik F.L., Rodrigues C.I., Zanella M.T., Ribeiro A.B. Hypokalemia, glucose intolerance, and hyperinsulinemia during diuretic therapy. Hypertension 1992; 19 (Suppl. 2): II26-II29. 11. Zillich A.J., Garg J., Basu S., Bakris G.L., Carter B.L. Thiazide diuretics, potassium, and the development of diabetes: a quantitative review. Hypertension 2006; 48: 219-224. 12. ALLHAT Research Group: Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic: the Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack Trial (ALLHAT). JAMA 2002; 288: 2981-2997. 13. Pollare T., Lithell H., Berne C. A comparison of the effects of hydrochlorothiazide and captopril on glucose and lipid metabolism in patients with hypertension. N Engl J Med 1989; 321: 868-873. 14. Kjeldsen S.E., Julius S., Mancia G. et al. Effects of valsartan compared to amlodipine on preventing type 2 diabetes in high-risk hypertensive patients: the VALUE trial. J Hypertens 2006; 24: 14051412. 15. Маколкин В.И., Зябрев Ф.Н. Гликемический контроль при лечении артериальной гипертонии у больных с метаболическим синдромом // Лечащий врач. – 2007. – № 6. – С. 85-87. 16. Булкина О.С., Карпов Ю.А., Талицкий К.А. Европейские рекомендации по артериальной гипертонии 2007 г.: комбинированная терапия как основная лечебная стратегия // Русский медицинский журнал. – 2007. – Т. 15, № 20. – С. 1422-1427. 17. Небиеридзе Д.В., Сафарян А.С., Винницкая Н.Л. Клиническое значение метаболических эффектов антигипертензивной терапии: фокус на комбинированную терапию // Consilium Medicum 2007 Гериатрия. – Т. 9, № 12. – С. 56-59. Автор обзора: Анна Карташева Medicine Review 2008; 1 (01): 43-47 |
Корисні посилання






|
|
Інформація, розміщена на сайті, призначена тільки для професіоналів охорони здоров'я та не може бути використана як інструкція для самолікування. |
Головна | Про видання | Поточний номер | Архів номерів | Новини | Правова інформація
Medicine Review © 2008—2026. Усі права захищені.
|
мапа сайту корисні посилання |